Пурпура Шенлейна-Геноха — васкулит с IgA-иммунными депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы).
Типичны изменения со стороны кожи, кишечника и почек в сочетании с артрал-гиями или артритом [J.C.Jennette et al., 1994].
Пурпура Шенлейна-Геноха является одним из наиболее часто встречающихся системных васкулитов [В.А.Насонова, 1959; I.Szer, 1994].
Болезнь может начинаться в любом возрасте, однако преимущественно ею болеют дети до 16 лет. Частота встречаемости геморрагического васкулита у них составляет 13,5 на 100 тыс. детей [M.Stewart et al., 1988]. В раннем детском возрасте отмечается незначительное преобладание заболевших мальчиков над девочками (соотношение 2:1), которое нивелируется у подростков (1:1).
Этиологические факторы
Имеется определенная связь между развитием васкулита и инфекцией верхних дыхательных путей, которая предшествуют началу заболевания у 66—80% больных [Н.П.Шилкина и соавт.,1990; I.Szer, 1994].
В этиологии геморрагического васкулита обсуждается роль различных микроорганизмов, включая стрептококки, микоплазму, иерсинии, легионеллу, вирусы Эпштейна—Барра и гепатита В, аденовирус, цитомегаловирус и парвовирус В19 [M.Heng, 1974; I.Szer, 1994]. Описана манифестация заболевания после вакцинации против тифа, паратифа А и Б, кори, желтой лихорадки.
Другими потенциальными «триггерными» агентами являются лекарства (пенициллин, ампициллин, эритромицин, хинидин и др.), пищевая аллергия, укусы насекомых, переохлаждение. Имеются сообщения о развитии геморрагического васкулита на фоне приема эналаприла [R.Moots et al., 1992], лизиноприла [P.Disdier et al., 1992] и аминазина [H.Adam, 1987]. Иногда болезнь осложняет течение беременности, периодической болезни, злокачественных новообразований [M.Heng, 1974], цирроза печени [M.Aggarwal et al., 1992] и диабетической нефропатии [B.Padila et al., 1992].
Иммунные нарушения
Высокий уровень IgA в сыворотке крови — характерный признак геморрагического васкулита. Полагают, что в его основе лежит увеличение числа IgA-секретирующих клеток, несущих ген секреторной а-цепи молекулы IgA [N.Kondo et al., 1992].
В качестве важного компонента патогенеза заболевания и IgA-нефропатии рассматривается образование полимерных форм IgA и мономерных IgA-содержащих циркулирующие иммунные комплексы (ЦИК). Повышение концентрации последних в сыворотке крови очень характерно для этих заболеваний [P.Hernando et al., 1986; C.Jones et al., 1990].
При геморрагическом васкулите имеет место увеличение уровня IgA 1-го субкласса, обладающего активностью РФ, который содержит главным образом к-легкие цепи [C.Czekinsky et al., 1986; F.Salusbury, 1992]. Кроме того, в сыворотках больных IgA-нефропатией и болезнью Шенлейна—Геноха обнаруживаются комплексы, состоящие из IgA и фибронектина [J-C. Davis et al., 1991].
О роли ИК-опосредованной активации комплемента в иммунопатогенезе геморрагического васкулита свидетельствуют данные обнаружения мембраноатакующего комплекса (Cob—С9) в пораженных участках сосудов кожи и почек. В плазме больных выявлен высокий уровень анафилотоксинов (С4а и СЗа) [H.Abou-Ragher et al., 1992] и C5b—9 [S.Kawana et al., 1992], коррелирующий с воспалительной активностью болезни.
Имеются данные о взаимосвязи между развитием гломерулонефрита при геморрагическом васкулите и дефицитом С4b компонента системы комплемента, который играет важную роль в солюбилизации и клиренсе иммунных комплексов из кровяного русла [B.Ault et al., 1990].
Результаты, касающиеся изучения антинейтрофильных цитоплазматических антител (АНЦА) при геморрагическом васкулите Шенлейна—Геноха, противоречивы. Одни авторы обнаружили IgA АНЦА при этом заболевании и IgA-нефропатии, другие — нет [A. van der Wall Bake et al., 1987; G.Shaw et al., 1992].
По нашим данным, п-АНЦА встречаются у 21,4% больных и их присутствие в сыворотке крови коррелирует с клинической активностью васкулита, поражением легких, почек и желудочно-кишечного тракта [А.А.Баранов, 1998].
Особенности геморрагического васкулита у детей и взрослых
По данным R.Blanco и соавт. (1997), наблюдавших в период с 1975 по 1994 год 116 больных геморрагическим васкулитом, имеются определенные различия в клинической картине заболевания у детей и взрослых (табл. 11.1).
Таблица 11.1. Сравнительная характеристика (%) между детьми ( 1,5 мг/%
Примечание. * — р 1 эритроцита в поле зрения)
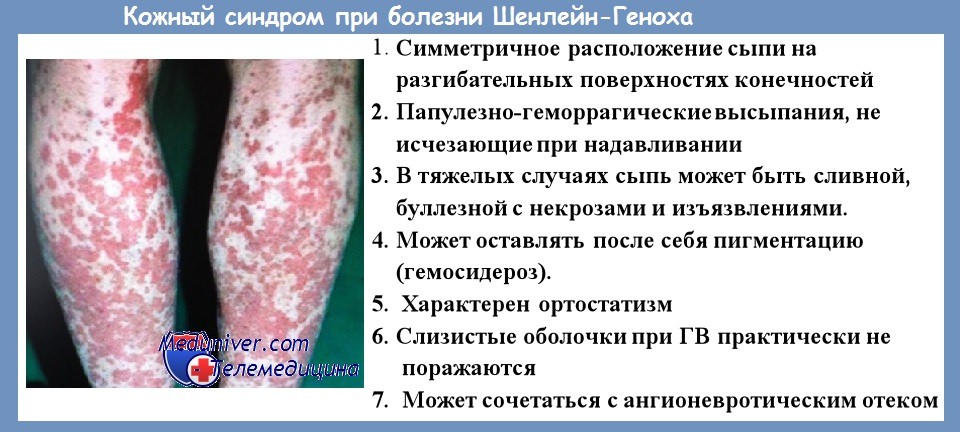
Васкулопатия — термин, предложенный для определения патологии сосудов, при которой отсутствуют четкие морфологические признаки воспалительно-клеточной инфильтрации сосудистой стенки и периваскулярного пространства. Полагают, что гистологические изменения при этих заболеваниях ограничиваются микротро. Клинические признаки, наблюдаемые при системных васкулитах, встречаются при системных заболеваниях соединительной ткани (включая антифосфолипидный синдром), инфекциях (инфекционный эндокардит, сифилис, другие системные инфекции) и опухолях(предсердная миксома, лимфопролиферативны. Болезнь Шенлейн-Геноха может начинаться остро, когда характерные признаки появляются одновременно, или постепенно, когда его проявления развиваются последовательно на протяжении нескольких недель или месяцев. Более чем в 50% случаев у детей отмечается субфебриль-ная температура и утомляемость. Типичная сыпь и другие клинические признаки геморрагического васкулита возникают вследствие характерной локализации поражений: страдают главным образом мелкие сосуды кожи, ЖКТ и почек. Наиболее типичный признак болезни Шенлейн-Геноха — сыпь. Вначале появляются розоватые пятнисто-папулезные высыпания, обесцвечивающиеся при надавливании, которые превращаются затем в петехии или пурпуру (пальпируемая пурпура), которые, прежде чем исчезнуть, меняют свой цвет с красного на фиолетовый и далее на ржаво-коричневый. Сыпь обычно обильная, сохраняется в течение 10 сут и через разное время (от нескольких дней до 3-4 мес.) может рецидивировать. Менее чем 10% больных детей рецидивы сыпи наблюдаются на протяжении года (иногда — на протяжении нескольких лет) после ее первого появления. Поражение кожных сосудов лежит в основе местных отеков Квинке, которые могут предшествовать появлению пальпируемой пурпуры. Отеки обычно локализуются на местах, подвергающихся давлению (например, ниже талии или на ягодицах, а у грудных детей — на спине и затылке) или наибольшему растяжению (веки, губы, мошонка и тыльные поверхности кистей и стоп). Артрит, наблюдающийся более чем в 60% случаев, обычно поражает коленные и голеностопные суставы и развивается одновременно с отеком. Серозное воспаление (без кровоизлияний) исчезает через несколько дней, не оставляя деформации суставов. В реактивной фазе заболевания иногда возникает рецидив артрита. Отек и поражение сосудов ЖКТ может приводить к периодической боли в животе, часто по типу колики. Более чем в 50 % случаев у больных появляются скрытая кровь в стуле, понос с видимой примесью крови или без нее либо кровавая рвота Такие характерные признаки, как выпот в брюшной полости, увеличение мезентериальных лимфатических узлов, сегментарные отеки и кишечные кровотечения, позволяют избежать ненужной лапаротомии по поводу острого живота. Может иметь место инвагинация, на которую указывает пустой правый нижний квадрант живота при физикальном обследовании, или непрерывные желеобразные испражнения, предвещающие полную обструкцию или инфаркт с перфорацией кишечника. В острой фазе геморрагического васккулита в патологический (процесс вовлекаются и другие органы — почки в 25-50% случаев), печень и селезенка (гепатоспленомегалия), лимфатические узлы. В редких случаях наблюдается поражение ЦНС, проявляющееся судорогами, парезами или комой. К редким осложнениям относятся также образование ревматоидных узелков, поражение сердца и глаз, мононевриты, панкреатит и кровоизлияния в легкие и мышцы. Для геморрагического васкулита характерна сыпь или пальпируемая пурпура того цвета в подвергающихся давлению или трению участках кожи. Диагностические трудности возникают в тех случаях, когда отеки, сыпь, артрит, нарушения функции почек и ЖКТ сохраняются длительное время. Геморрагический васкулит может сочетаться с другими формами васкулита или аутоиммунными заболеваниями, такими как периодическая болезнь или болезнь Крона. При узелковом полиартериите кожные проявления совершенно иные, а нарушения нервной и сердечно-сосудистой системы встречаются гораздо чаще, чем при геморрагическом васкулите. Пальпируемая пурпура при менингококковом сепсисе появляется сыпь на фоне исходных нарушений свертывания крови (недостаточности фактора V, протеина S). Стойкая лихорадка, пятнисто-папулезная сыпь, особенно заметная на ногах, и периферический артрит показывают на болезнь Кавасаки. Геморрагический васкулит следует отличать и от ювенильного ревматоидного артрита с системным началом, при котором пятнисто-папулезная желтовато-розовая сыпь быстро исчезает, а отеки не распространяются внесуставные ткани. Результаты обычных лабораторных исследований не имеют диагностического значения геморрагического васккулита. У больных детей находят умеренный тромбоцитоз и лейкоцитоз. Может быть повышена СОЭ. Хроническая или острая кровопотеря вследствие поражения ЖКТ приводит к анемии. Часто обнаруживаются иммунные комплексы. В 50 % случаев повышена концентрация IgA и IgM в сыворотке крови, но антинуклеарные антитела к экстрагируемым ядерным антигенам и ревматоидный фактор (даже при наличии ревматоидных узелков) отсутствуют. Иногда находят антикардиолипиновые или антифосфолипидные антитела, играющие роль в нарушении гемостаза. Если происходит инвагинация, то обычно в подвздошной кишке. Для диагностики проводят ирригоскопию, при этом бариевая клизма нередко расправляет инвагинат. О поражении почек свидетельствует появление эритроцитов, лейкоцитов, цилиндров и альбумина в моче. Окончательный диагноз требует биопсии пораженных участков кожи, в которых обнаруживается лейкоцитокластический васкулит. В биоптате почек находят мезангиальные отложения IgA, а иногда и IgM, C3 и фибрина. При IgA-нефропатии в плазме может быть повышен титр антител к Н. раrainfluenzae. Лечение геморрагического васкулита симптоматическое. Устранению боли, отеков, лихорадки и общего недомогания способствуют инфузионная терапия, жидкая пища и ацетаминофен. Отказ от спортивных занятий и нагрузок на ноги может уменьшить локальный отек. Если отек распространяется на мошонку, используют суспензорий и холодные компрессы. При кишечных осложнениях (кровотечении, обструкции и инвагинации), которые могут угрожать жизни больного, применяют кортикостероиды; при необходимости проводят ирригоскопию с воздушной или бариевой клизмой. Иногда требуется резекция участка кишки. Прием кортикостероидов или их внутривенное введение (1-2 мг/кг/сут) обычно быстро снимает острые нарушения ЦНС и ЖКТ, но они могут рецидивировать в течение последующих 3 лет. При поражении почек используют те же средства, что и при других формах острого гломерулонефрита. У больных, в крови которых присутствуют антикардиолипиновые или антифосфолипидные антитела, уже однократный прием детской формы аспирина (81 мг) снижает вероятность тромбозов. Ревматоидные узелки поддаются лечению колхицином (0,6 мг/сут через день). Осложнения геморрагического васкулита. Главные осложнения геморрагического васкулита — нефротический синдром и перфорация кишки. В редких случаях отек мошонки приводит к перекруту яичка, который сопровождается сильной болью и требует быстрого вмешательства. Прогноз геморрагического васкулита. Геморрагический васкулит проходит самопроизвольно, и общий прогноз весьма благоприятный. Популяционные исследования показывают, что постоянная патология почек формируется менее чем в 1 % случаев, а тяжелые ее формы — менее чем в 0,1 %. В острой стадии заболевания наблюдались отдельные случаи смерти больных от инфаркта кишечника, поражения ЦНС или почечной недостаточности. Иногда у детей с геморрагическим васкулитом появляются признаки других диффузных болезней соединительной ткани. — Вернуться в оглавление раздела «физиология человека» Геморрагический васкулит (болезнь Шёнлейна — Геноха) – системный васкулит, поражающий сосуды микроциркуляторного русла (артериолы, капилляры и посткапиллярные венулы). Симптомы и лечение болезни Шёнлейна — Геноха у детей. Этиология и патогенез васкулита: инфекционная, токсическая, медикаментозная, алиментарная, аллергическая, аутоиммунная и генетическая теории. В патогенезе геморрагического капилляротоксикоза доказана роль аутоиммунных патологических процессов. Заболевание чаще начинается весной, причем у многих больных — после инфекции верхних дыхательных путей. Как правило, геморрагический васкулит протекает доброкачественно. Обычно болезнь заканчивается спонтанной ремиссией или полным выздоровлением в течение 2-3 недель от момента появления первых высыпаний на коже. В некоторых случаях болезнь приобретает рецидивирующее течение. Возможны тяжёлые осложнения, обусловленные поражением почек или кишечника. Жалобы при геморрагическом васкулите Жалобы: на появление геморрагических пятен петехиального и пурпурозного характера, узелков, везикул, пустул, пузырей с чередованием относительного улучшения с резким ухудшением и постепенным вовлечением в процесс все новых органов и систем. В активном периоде жалобы на лихорадку септического типа, периодические боли в животе, суставах, мышцах, резкое похудание, носовые кровотечения. Диагностика геморрагического васкулита Диагностика геморрагического васкулита в нашей клинике проводится путем детального обследования больных со смежными специалистами. Необходимо сдать анализы крови (натощак), провести УЗДС — исследование верхних или нижних конечностей (в зависимости от локализации высыпаний). Достаточно записаться на консультацию сосудистого хирурга (не флеболога). Лечение геморрагического васкулита Лечение геморрагического васкулита только консервативное и направлено на устранение этиологических и патогенетических факторов. Во-первых, необходима диета, во-вторых, по возможности постельный режим и в третьих, медикаментозная терапия. Лечение зависит от формы болезни, течения, активности и клинических проявлений. Ошибки Ошибки: геморрагические проявления на коже и слизистых оболочках распознаются легко, однако дифференциальный диагноз с симптоматическими пурпурами у больных уремией, сахарным диабетом, лекарственными аллергиями представляет значительные трудности. Во всех случаях необходим детальный сбор анамнеза и исследование крови. Классификация геморрагического васкулита. по формам: 1. кожная и кожно-суставная: простая, некротическая, с холодовой крапивницей и отеками; 2. абдоминальная и кожно-абдоминальная; 3. почечная и кожно-почечная (в том числе с нефротическим синдромом); 4. смешанная. по течению: молниеносное течение (часто развивается у детей до 5 лет), острое течение (разрешается в течение 1 месяца), подострое (разрешается до трех месяцев), затяжное (разрешается до шести месяцев), хроническое. по степени активности: I степень активности — состояние удовлетворительное, температура тела нормальная или субфебрильная, единичные кожные высыпания, с отсутствием остальных проявлений. II степень активности — состояние средней тяжести, выраженный кожный синдром, повышается температура тела выше 38 градусов, интоксикационный синдром (головная боль, слабость, миалгии), суставной синдром, умеренно выраженный абдоминальный и мочевой синдром. III степень активности — состояние более тяжелое, выражены симптомы интоксикации (высокая температура, головная боль, слабость, миалгии). Будет выражен кожный синдром, суставной, абдоминальный (приступообразные боли в животе, рвота, с примесью крови), почечный синдром; может быть поражение ЦНС и периферической нервной системы.
5. Начало заболевания в возрасте
Диагностика геморрагического васккулита у детей
Лабораторные исследования геморрагического васккулита у детей

detector

