Васкулит кожи – это группа патологий эпидермиса, которые возникают вследствие поражения подкожной клетчатки, мелких и средних кожных сосудов. Иногда под этим диагнозом подразумевается кожная форма проявления гемодинамических деструктивных процессов (гипертонические язвы). Но основную часть заболеваний этой группы составляют аллергические поражения.
Причины развития патологии
Болезнь развивается под влиянием разных факторов. Основной причиной проявления васкулита кожи считаются скрытые и вяло развивающиеся в организме инфекции – отит, тонзиллит, инфекционные поражения эпидермиса хронической формы. Среди сопутствующих факторов, стимулирующих появление патологии, выделяют:
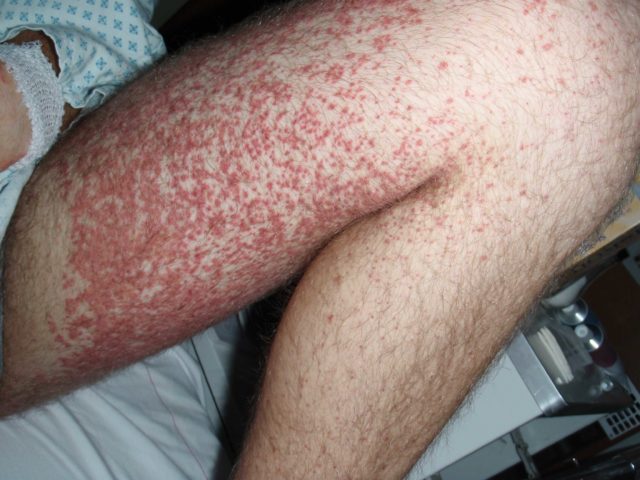
Васкулит представляет собой термин, объединяющий собой группу кожных заболеваний, вызванных повреждениями различного происхождения подкожной клетчатки, а также мелких сосудов кожного покрова
- длительную интоксикацию организма разного происхождения;
- вирусы, инфекции, определенные виды патогенных грибковых бактерий;
- повышенную индивидуальную чувствительность к действующим компонентам медикаментов. Наиболее часто провоцируют васкулиты кожи антибиотики широкого спектра действия, а также средства на основе сульфаниламида.
Аутоиммунные заболевания также являются причиной кожной формы этой болезни. Для назначения лечения важно определить вид патологии и уточнить причину развития болезни.
Классификация
Васкулит кожи классифицируется в зависимости от гистоморфологических проявлений – размер пораженных кровеносных сосудов, глубина их места расположения в эпидермисе. Согласно принципам этой классификации, это кожное заболевание делится на такие виды:
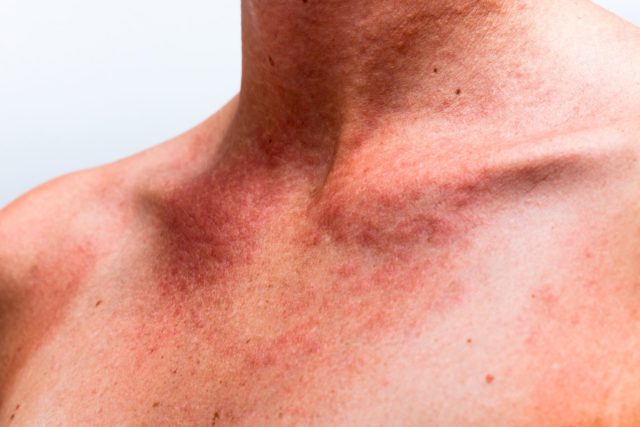
Воспалительные процессы в сосудах происходят потому, что аллергия затрагивает и развивается в кожных сосудах
- поверхностная форма проявления (на лице, руках, нижних конечностях);
- геморрагический кожный васкулит (капилляротоксикоз);
- васкулит геморрагический лейкокластического характера (синдром Мишера-Шторка);
- аллергический трехсимптомный синдром;
- узелковый васкулит кожи.
Наиболее часто у пациентов проявляется геморрагический васкулит, при котором воспаляются кровеносные сосуды эпидермиса. Среди опасных осложнений этой патологии – суставная форма болезни, поражение ЖКТ и почек. Существует и другая классификация этой дерматологической патологии – первичное и вторичное проявление болезни:
- при первичном проявлении воспалительный процесс сосудов кожи разного уровня не обусловлен наличием в организме сопутствующего заболевания. Как правило, они возникают из-за ослабленной иммунной системы организма, которая не справилась с проявлением аллергической реакции;
- вторичные васкулиты – это кожно проявленные заболевания инфекционного характера, которые уже присутствовали в организме на момент появления сыпи. К таким болезням относятся гепатит С, сифилис, туберкулез, сыпной тиф, рак, отравление тяжелыми металлами и многие другие.
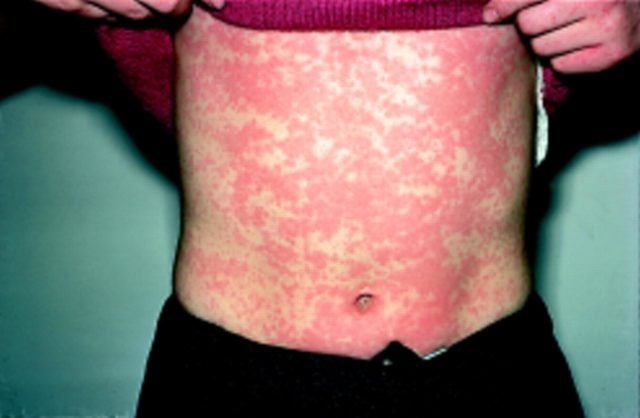
Васкулит возникает под воздействием многих факторов, среди которых основное место занимает слабо протекающая инфекция
Первичное проявление патологии быстро распространяется по кожному покрову. А в особо тяжелых случаях затрагивает внутренние органы.
Клиническая картина заболевания
Васкулиты кожи проявляются по-разному, в зависимости от формы патологии. Общие симптомы поверхностного (кожного) поражения такие:
- внезапное появление кожной сыпи, которая очень быстро распространяется по телу. Чаще всего высыпания начинаются на животе и ягодницах;
- при тяжелой форме болезни возникают некрозы покровов, которые могут перерасти в гангрену;
- локация сыпи симметричная;
- сыпь не исчезает при надавливании, а со временем меняет свой цвет;
- в редких случаях появляется отёчность кистей рук, стоп.
Геморроидальный васкулит лейкокластического типа (синдром Мишера-Шторка) проявляется появлением сыпи на ногах. Она проявляется из-за обострения очаговой инфекции. Самочувствие пациента с этой болезнью стабильное. Только иногда возможно повышение температуры тела, упадок сил.

Это заболевание носит хронический характер течения и сопровождается высыпаниями в виде незначительных геморрагическо-эритематозных и эритематозных пятен
Методы диагностики
Диагностика заболевания заключается в проведении лабораторных исследований биологического материала, изъятого у пациента, а также на основании проведения обследования его физического состояния. Среди самых популярных методов обследования является биопсия и специальные тесты, позволяющие уточнить причину развития патологии. Если врачи подозревают васкулит, ограниченный кожей, проводятся дополнительные анализы для исключения проявления воспалительных процессов и патологий на внутренних органах. Среди дополнительных мер обследования основными являются:
- исследование дыхательной системы. Особенно если проявились настораживающие симптомы – кашель, отдышка, отхаркивание мокрот с примесью крови;
- отёки являются одним из сигналов для тщательного обследования состояния почек;
- нервную систему обследуют, если проявляется асимметрическая слабость, быстрая утомляемость;
- геморрагический васкулит, поразивший ЖКТ, проявляется в виде диареи, появлением следов крови в кале, болью и дискомфортом в области живота.

Тщательная диагностика важна для того, чтобы изучить, а потом и устранить инфекцию и не допустить развития вторичного васкулита
Обязательно проводятся анализы мочи и крови, а также рентгенографии грудной клетки (при подозрении врачей на возможное альвеолярное кровотечение). Биопсия – это один из методов диагностики, позволяющий определить степень и глубину пораженных патологией участков эпидермиса. Наиболее информативными считаются результаты исследований, проведенные с образцом, изъятым, не позже чем через 48 часов после первого появления сыпи. Для анализа берут фрагмент кожи вместе с подкожной клетчаткой (биоптат должен содержать сосуды малого и среднего калибра). Поверхностная биопсия не является эффективной.
Часто люди, столкнувшиеся с этой болезнью лицом к лицу, не знают, к какому доктору обратиться за помощью, кто лечит васкулит. Подтверждением предварительного диагноза и назначением лечения занимается врач-ревматолог. У этого специалиста есть специфические навыки для диагностики и назначения терапии системных заболеваний соединительной ткани и кровеносных сосудов. Учитывая область поражения тела, ревматолог может назначить дополнительную консультацию у смежного специалиста (пульмонолога, иммунолога, хирурга, уролога, инфекциониста, нефролога).

Стоит отметить, что самым лучшим обследованием для подтверждения диагноза является биопсия
Основные принципы лечения
Лечение васкулита назначается в зависимости от активности прогрессирования патологического процесса, степени поражения кожных покровов, оценки системности проявления заболевания. Если врачам удалось установить первопричину проявления патологии, обязательно назначается терапия по устранению провоцирующих факторов.
Обязательно принимаются меры для купирования воспалительных процессов и скорейшего заживания поврежденных участков кожного покрова. На фото можно ознакомиться с разными формами проявления патологии. И чем раньше были приняты меры лечения, тем больше шансов полностью очистить кожу, быстро вылечить воспаление, устранить сопутствующие симптомы. Сыпь, которой проявляется геморрагический васкулит, периодически обрабатывают аппликациями «Димексида», смазывают специальными мазями («Актовегин», «Максидекс», «Ируксол»).
Для лечения патологии, распространившейся на внутренние органы, применяются лекарственные препараты группы НПВС («Диклофенак», «Аспирин»), антикоагулянты и никотиновая кислота. Если терапия с применением этих препаратов оказалась неэффективной, врачи рекомендуют пройти процедуру плазмофереза. Лечение недуга – это комплексный подход, устраняющий кожные проявления болезни, причину и симптомы.
Originally posted 2017-04-04 10:35:52.
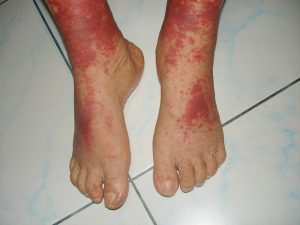
Кожный васкулит, или ангиит, — не одно, а несколько заболеваний. Их объединяет поражение сосудов разного размера, лежащих в среднем слое кожи (дерме) и под ней. Все они носят воспалительно-аллергический характер. Причины кожных васкулитов неизвестны.
О том, как заподозрить болезнь, как ее диагностировать и лечить, мы расскажем в нашей статье. Терапией кожных васкулитов занимается ревматолог в сотрудничестве с дерматологом.
Общие признаки кожных васкулитов
Несмотря на разные симптомы, все эти ангииты имеют схожие черты:
- сыпь аллергического характера с элементами воспаления, отека, в дальнейшем с кровоизлияниями в кожу и омертвением тканей;
- элементы сыпи неодинаковы по форме и размеру, наблюдается их полиморфизм;
- высыпания симметричны;
- сыпь впервые появляется или наиболее выражена на ногах;
- склонность к острому воспалению и частым рецидивам;
- сочетание ангиита с сосудистыми или аллергическими заболеваниями.
Механизм развития (патогенез) кожных васкулитов
Заболевание имеет иммунокомплексную природу. Это означает, что стенки сосудов поражаются агрегатами (иммунными комплексами), состоящими из защитных антител и различных внешних вредных агентов – антигенов.
В качестве антигенов часто выступают стрепто- и стафилококки, длительно существующие в очагах инфекции (тонзиллит, кариес). Также антигенами могут быть и дрожжевые грибки при кандидозе, туберкулезные микобактерии и другие микробы, длительно существующие в организме. К ним вырабатывается большое количество антител, которые и образуют иммунные комплексы.
Предрасполагают к развитию кожного васкулита:
- алкоголизм и курение;
- промышленные интоксикации;
- сахарный диабет;
- ожирение;
- переохлаждение;
- гипертония;
- облитерирующий тромбангиит и другие заболевания периферических сосудов;
- ревматологические заболевания, например, волчанка, ревматоидный артрит или склеродермия.
Симптомы кожных васкулитов
Проявления заболевания зависят от того, насколько крупные сосуды кожи поражены. Поэтому различают три разновидности кожных ангиитов:
- гиподермальные – глубокие, затрагивающие артерии и вены с довольно толстыми мышечными стенками (это узелковый периартериит и узловатый ангиит);
- дермальные – поверхностные, поражающие мельчайшие артерии, вены и капилляры (это полиморфный дермальный ангиит, хроническая пигментная пурпура и другие).
Кожная форма узелкового периартериита
Обычно наблюдаются немногочисленные образования величиной от 1 до 3 см, периодически появляющиеся по ходу сосудов на ногах. Кожа над ними приобретает синюшно-розоватый оттенок. Такие узлы болезненны, могут превращаться в язвы, существуют от нескольких недель до месяцев.
Узловатый ангиит, или узловатая эритема
Характерные черты – красноватые узелки, слегка приподнятые над поверхностью кожи и болезненные. Чаще всего они располагаются по передней поверхности голеней. Такие узлы постепенно развиваются и исчезают.
Обычно узлы болезненны и воспалены в течение нескольких недель. Затем они постепенно уменьшаются в размерах и сливаются с кожей, оставляя пятна синюшного цвета, которые затем также исчезают без следа. Такое состояние довольно часто рецидивирует, поэтому у пациента на голенях одновременно могут быть как вновь образовавшиеся узлы на разной стадии развития, так и уже исчезающие.
Полиморфный дермальный ангиит (болезнь Гужеро-Рюитера)
Это заболевание имеет несколько видов:
- уртикарный (напоминает хроническую крапивницу);
- геморрагический (проявляется геморрагической сыпью в виде петехиальных кожных кровоизлияний, пурпуры, кровоподтеков – экхимозов, пузырей, вскрывающихся с образованием эрозий и язвенных дефектов);
- папуло-некротический (воспаленные узлы в центре подвергаются распаду тканей – некрозу, поэтому после их заживления остаются втянутые рубцы);
- пустулезно-язвенный (напоминает гангренозную пиодермию – сначала на коже возникают пузырьки, которые затем образуют сплошную воспаленную поверхность, и в итоге превращаются в язву диаметром до нескольких сантиметров, после заживления остается глубокий рубец);
- некротически-язвенный (сразу же формируются очаги некрозов кожи, превращающиеся в язвы);
- полиморфный (одновременно присутствуют пурпура, узелки, волдыри и другие высыпания).
Хроническая пигментная пурпура
Это заболевание имеет синонимы: прогрессирующая пигментная пурпура Шамбера или кожный гемосидероз. Оно проявляется постоянно рецидивирующими множественными подкожными кровоизлияниями (петехиями), которые затем трансформируются в буроватые пятна отложений железа, то есть в гемосидероз.
Диагностика
Распознавание кожных васкулитов проводится на основании типичной клинической картины. В некоторых случаях назначается биопсия пораженного участка кожи с его микроскопическим исследованием. При этом подтверждается поражение сосудов разного диаметра и окружающих тканей.
Основная трудность – дифференциальная диагностика кожного васкулита и проявлений туберкулеза. Среди них выделяют индуративную эритему и папулонекротический туберкулез. В пользу кожного туберкулезного процесса свидетельствуют:
- молодой возраст больных;
- обострение туберкулеза кожи зимой;
- положительные туберкулиновые пробы;
- туберкулезное поражение других органов.
При кожном васкулите окончательная причина заболевания неизвестна. Поэтому используют комплексные лечебные меры, направленные на разные звенья патогенеза (развития) заболевания. Необходимы:
- санация инфекционных очагов – лечение тонзиллита, кариеса, отита, холецистита и других воспалительных процессов;
- коррекция нарушенного обмена веществ, нормализация уровня сахара в крови, снижение веса;
- антигистаминные средства;
- препараты витаминов С, РР, группы В;
- препараты кальция;
- нестероидные противовоспалительные лекарства;
- антибиотики (при четкой связи обострения процесса с инфекционным заболеванием).
В тяжелых случаях назначаются методы экстракорпоральной детоксикации («очищения крови») – гемосорбция или плазмаферез, а также глюкокортикоидные гормоны с постепенной их отменой.
При хроническом течении заболевания ревматолог может назначить специальные средства, например, делагил.
- при пятнах, папулезной сыпи, узелках показаны повязки с гормональными мазями, например, с фторокортом;
- при некрозе и язвах используются мази Вишневского, солкосерил, ируксол, метилурациловая.
Во время обострения процесса необходим постельный режим. В тяжелых случаях, особенно требующих приема глюкокортикостероидов, необходима госпитализация в отделение ревматологии.
Прогноз и профилактика
Несмотря на комплексное лечение, полное и окончательное устранение кожных поражений не происходит, у больного в любое время может развиться рецидив. Для жизни больного кожные васкулиты не опасны. Также они не опасны и для окружающих, не заразны, непосредственно не передаются по наследству. Ребенок может унаследовать лишь нарушения в работе иммунной системы, которые могут проявиться самыми разными заболеваниями в будущем.
Для профилактики рецидивов заболевания необходимо:
- устранение очагов хронической инфекции;
- отказ от длительной нагрузки на ноги;
- избежание ушибов и переохлаждений;
- рациональное трудоустройство с исключением вредных факторов.
Все о кожных васкулитах рассказывает практикующий врач-дерматолог В.В. Макарчук:
Васкулит представляет собой группу заболеваний кожных покровов, развивающихся в результате всевозможных поражений подкожной клетчатки и мелких сосудов, реже – крупных сосудов мышечного типа. Основная группа – аллергические васкулиты.
Причины появления кожного васкулита
Факторов, обуславливающих развитие заболевания, множество. Основным из них медицина называет вяло протекающую инфекцию: аднекситы, тонзиллиты, отиты, инфекционные поражения кожи хронического типа. Среди прочих причин выделяются:
- вирусы;
- стафилококки, стрептококки, некоторые разновидности патогенных грибов, микобактерии туберкулеза;
- различные длительные интоксикации;
- повышенная чувствительность к лекарствам (как правило, к антибиотикам и сульфаниламидным средствам).
Классификация васкулитов
Описывая любое заболевание, в том числе поражающее кожные покровы, в том числе и васкулит, симптомы, конечно играют немаловажную роль. Но сначала следует разобраться с разновидностями рассматриваемой кожной болезни – от этого очень часто зависит и меняется симптоматика, а также направления лечения.
В основе классификации васкулита — гистоморфологические признаки: размер пораженных сосудов и глубина их расположения в кожном покрове. Наиболее распространенные виды васкулита с проявлениями на кожных покровах следующие:
- Поверхностный.
- Геморрагический лейкокластический микробид Мишера-Шторка.
- Геморрагический капилляротоксикоз, болезнь Шенлейна-Геноха.
- Узелковый некротический васкулит Вертере-Дюмлинга.
- Аллергический артериолит Руитера Гужеро-Дюппера.
- Диссеминированные аллергоиды Роскама.
- Подострый мигрирующий гиподермит.
- Кожная форма узелкового периартериита.
Какие симптомы кожного васкулита?
Как уже было отмечено ранее, симптоматика напрямую зависит от разновидности заболевания.
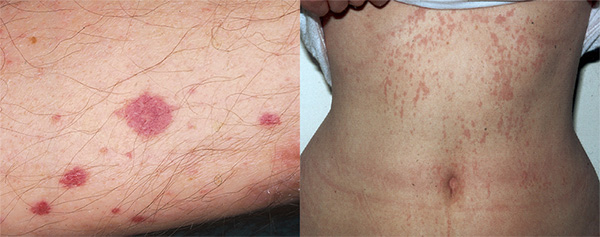
Поверхностная форма поражает капилляры, венулы и артериолы кожных покровов.
Геморрагический кожный васкулит проявляется в следующих признаках:
- резкие высыпания на кожных покровах ягодиц и живота;
- некрозы кожи, вплоть до гангрены;
- симметричность распространенности сыпи;
- исчезновение и изменение окраски высыпаний при надавливании и в зависимости от времени проявления;
- отечность кожных покровов кистей рук, стоп, губ (чаще всего проявляется у пациентов детского возраста).
Геморрагический лейкокластический микробид Мишера-Шторка проявляется в виде внезапных высыпаний на кожных поверхностях ног, причиной чего является обострение очаговой инфекции. В период рецидивов возможно появление слабости и повышение температуры тела.
Некротический васкулит Вертере-Дюмлинга характеризуется появлением плотных синюшно-коричневых плоских узелков, основная часть которых некротизируется. Некоторые специалисты считают эту форму вялотекущим хроническим сепсисом.
Симптомами артериолита Руитера Гужеро-Дюппер являются пурпурозные и эритематозные пятна и узелки, характеризующиеся четкими границами и немного выступающие над эпидермисом.
Диссеминированные аллергоиды Роскама проявляются в виде множественных кровоизлияний на слизистых и кожных покровах. Могут явиться следствием небольшой травмы.
Узелковый периартериит отличается множественностью симптомов: снижение веса, лихорадка, боли в мышцах и суставах, а также образование по ходу суставов характерных узелков.
Можно ли вылечить васкулит?
Важно! Ни в коем случае не занимайтесь лечением васкулита без консультации специалиста. Редакция нашего сайта очень положительно относится к народным методам лечения, но чем раньше вы начнете медикаментозный курс, тем больше шансов на улучшение клинической картины. О полном выздоровление речь конечно не идет, но вы хотя бы не навредите себе.
Первое, что вы должны знать про васкулит – нет зафиксированных случаев полного излечения от этого заболевания. Здесь уже не обойтись одним приемом к дерматологу. Необходимы осмотры у флеболга и ревматолога (чаще всего именно они и занимаются лечением большинства видов васкулитов).
Самый популярный препарат, который выписывается врачами, преднезалон – сильное гормональное средство, после которого симптоматика пропадает в первые две недели лечения. В особо тяжелых случаях может понадобиться госпитализация, где опять-таки преднизалон в сочетании с другими препаратами (чаще всего это обезболивающие) используется как главный препарат при лечении васкулитов.

