Этиология и патогенез
В развитии болезни основное значение придается иммунопатологическим механизмам, причем в роли пусковых антигенов могут выступать лекарственные препараты, аллергизирующие компоненты пищи, бактериальные или вирусные продукты и даже опухолевые антигены. Во многих случаях удается установить наличие IgA-содержащих иммунных комплексов в сыворотке крови и в очагах кожных и почечных поражений.
Имеются указания на участие как классического, так и альтернативного пути активации комплемента. Описаны случаи сочетания геморрагического васкулита с врожденным отсутствием второго компонента комплемента. Общая активность комплемента в сыворотке крови у большинства больных нормальна.
При гистологическом исследовании обнаруживают васкулит только мелких сосудов — артериол и капилляров. Важный признак — полное отсутствие поражений мышечных артерий. Характерны нейтрофильные инфильтраты, умеренное количество мононуклеаров, обилие распадающихся лейкоцитов (отсюда описательный термин — «лейкоцитокластический васкулит»), фибриноидные изменения, кровоизлияния.
Возможно полное обратное развитие этих тканевых изменений. В противоположность классическому полиартерииту все измененные сосуды при геморрагическом васкулите имеют к моменту исследования сходные признаки поражения, т. е. находятся на одной морфологической стадии болезни.
Клиническая картина
Заболевание чаще начинается весной, причем у многих больных — после инфекции верхних дыхательных путей. Основной клинический признак болезни — обильная геморрагическая сыпь диаметром, как правило, 3—10 мм, локализующаяся преимущественно на ногах (особенно голенях и стопах) и ягодицах. У многих больных она немного выступает над кожей, т. е. имеет папулезно-геморрагический характер, и изредка сопровождается слабым зудом, а также небольшим отеком стоп, голеней или периорбитальным.
Нередко появлению сыпи предшествует ощущение покалывания или незначительного зуда в местах ее будущей локализации. Геморрагическая сыпь на верхней .половине туловища и руках возникает гораздо реже и менее выражена, но вполне возможна. Поражение кожи шеи и лица совершенно нетипично. Геморрагии на ногах могут быть очень обильными и часто сливаются. При отсутствии новых высыпаний они уже через 2— 3 дня начинают блекнуть и в последующем бесследно исчезают.
Сыпь появляется, как правило, внезапно; в последующем (особенно после длительного стояния или ходьбы) нередко следуют новые «волны» высыпаний, что может сопровождаться умеренным повышением температуры, некоторым нарастанием СОЭ и нейтрофильным лейкоцитозом. Число тромбоцитов нормально.
У многих больных клинические признаки болезни исчерпываются кожными проявлениями. Однако нередко на первый план выступают также другие синдромы, прежде всего суставной. Он проявляется в обратимом, не склонном к миграции, артрите с поражением обычно более чем одного сустава. Наиболее характерно вовлечение в процесс суставов ног — голеностопных и коленных; реже отмечается участие лучезапястных и локтевых. У ряда больных имеются только артралгии.
Синовиальная жидкость из пораженных суставов имеет отчетливо воспалительный характер с высоким нейтрофильным лейкоцитозом. Артрит всегда заканчивается полным выздоровлением без каких-либо элементов деструкции. Вовлечение в процесс почек встречается у немногих больных и обычно бывает нетяжелым и преходящим. Оно проявляется гематурией и небольшой протеинурией. Гораздо реже почечное поражение прогрессирует и приводит к почечной недостаточности, которая может стать причиной смерти.
Гистологически обнаруживают очаговый гломерулит с пролиферацией эндотелия и отложениями фибриноида. У некоторых больных поражаются сосуды пищеварительного тракта, что проявляется болью в животе, иногда коликообразной. Причинами ее обычно бывают кровоизлияния и отек кишечной стенки или брыжейки. В редких случаях отмечается понос с потерей белка или кишечное кровотечение; описаны заворот кишечника и перфорации.
Существенно, что у ряда больных геморрагическим васкулитом болевой абдоминальный синдром бывает первым признаком болезни, вызывая серьезные диагностические затруднения и приводя иногда к ненужным хирургическим вмешательствам. В литературе также имеются единичные описания кровоизлияний в ткани глаза и в ЦНС с резкой головной болью, гипертензионной энцефалопатией и судорогами.
В большинстве случаев заболевание протекает нетяжело и заканчивается выздоровлением, хотя нередко рецидивирует. Прогноз становится серьезным при эволюции почечных изменений в хронический гломерулонефрит и при таких весьма редких проявлениях, как кишечное кровотечение, заворот или прободение кишечники и кровоизлияние в мозг.
Лечение больных геморрагическим васкулитом — сложная задача; не существует лекарственных препаратов, эффективно подавляющих основной патологический процесс независимо от его локализации. Необходимо исключить воздействие заведомо активных антигенных воздействий, особенно тех, которые хронологически совпадали с клиническими проявлениями болезни. В активную фазу болезни следует избегать контрастных температурных влияний, продолжительного стояния и длительной ходьбы, так как при этом могут заметно усилиться кожные кровоизлияния (прежде всего на ногах).
Применение кортикостероидов (начиная с 20—40 мг преднизолона в день) считается наиболее эффективным при выраженных артритах и, судя по некоторым сообщениям, при желудочно-кишечных кровотечениях, вызванных геморрагическим васкулитом. Влияние на кожные высыпания и поражение почек менее отчетливое, хотя у ряда больных соответствующие клинико-лабораторные проявления под влиянием гормональной терапии могут несколько уменьшаться. Мы наблюдали положительное влияние при различных локализациях болезни (особенно при преимущественно кожном варианте) продектина, назначаемого по 0,75—1,5 г/сут в течение 2—3 мес.
Продектин может сочетаться с любыми Препаратами, используемыми в терапии геморрагического васкулита. Поскольку артрит при этом заболевании, как правило, бывает нетяжелым, мы предпочитаем использовать для лечения в качестве препаратов «первого ряда» нестероидные противовоспалительные препараты, в первую очередь вольтарен (150—100 мг/сут).
При рецидивирующем течении заболевания в лечебный комплекс следует включать длительный прием плаквенила по 0,2 г в день или делагила (по 0,25 г). При стойком и тем более прогрессирующем поражении почек вместо делагила и плаквенила целесообразно использовать иммунодепрессанты типа азатиоприна. В подобных случаях отмечен также положительный лечебный эффект плазмафереза.
Сигидин Я.А., Гусева Н.Г., Иванова М.М.
Геморрагический васкулит или аллергическая пурпура, или болезнь Шенлейн-Геноха, или капилляротоксикоз представляет собой системное заболевание, связанное с воспалением стенок микрососудов, микротромбообразованием в сосудах внутренних органов и кожи.
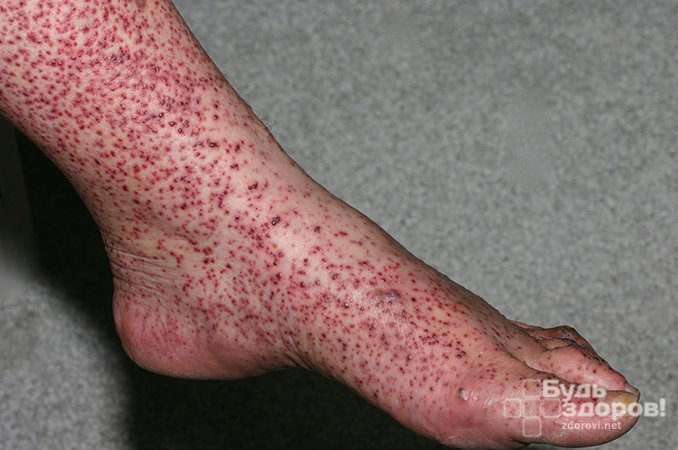
Причиной геморрагического васкулита чаще всего выступает инфекционный фактор.
Типичными симптомами заболевания являются геморрагическая сыпь, представляющая собой элементы, незначительно возвышающиеся над кожей и определяемые на ощупь, а также суставный синдром.
Основа лечения геморрагического васкулита – применение антикоагулянтов. Особенно тяжелые случаи требуют экстракорпоральной гемокоррекции, применения цитостатиков, глюкокортикоидов, противовоспалительных средств.
Причины геморрагического васкулита
Чаще всего встречается геморрагический васкулит у детей в возрасте 5-14 лет.
Среди причин геморрагического васкулита выделяют
- Вирусные инфекции (грипп, ОРВИ, герпес);
- Бактериальные инфекции, вызываемые микоплазмами, стрептококками, стафилококками, микобактериями туберкулеза, возбудителями пищевых инфекций;
- Паразитарные инфекции.
В подавляющем большинстве случаев развитию геморрагического васкулита предшествуют инфекции верхних дыхательных путей. Также заболевание может начаться после желтой лихорадки, кори, тифа, паратифа.
В качестве факторов, провоцирующих развитие данного заболевания, называют:
- Переохлаждение;
- Укусы насекомых;
- Вакцинацию;
- Алиментарную и медикаментозную аллергию.
В некоторых случаях геморрагический васкулит возникает на фоне беременности, цирроза печени, онкологических заболеваний, диабетической нефропатии.
Большинство исследователей указывает на то, что воздействие названных факторов может спровоцировать развитие заболевание лишь при наличии у человека наследственной предрасположенности к гиперергическим иммунным реакциям.
Геморрагический васкулит развивается в результате образования в организме иммунных комплексов, которые откладываются на внутренних стенках артериол, венул, капилляров, что приводит к повреждению последних с последующим развитием асептического воспаления. Воспаление стенки сосуда приводит к тому, что повышается ее проницаемость, в просветах сосуда происходит отложение фибрина и тромботических масс – это обуславливает появление характерных симптомов геморрагического васкулита.
Виды и симптомы геморрагического васкулита
Обычно заболевание имеет доброкачественное течение и заканчивается полным выздоровлением или спонтанной ремиссией.
Геморрагический васкулит по характеру течения может быть:
- Молниеносным (обычно встречается у детей до 5-летнего возраста);
- Подострым (проходит за период до трех месяцев);
- Острым (длительность болезни – до одного месяца);
- Хроническим.
Заболевание может проявляться одним или несколькими симптомами, к которым относят:
- Поражение кожи. Наиболее характерный симптом. При данном заболевании наблюдается пальпируемая пурпура, которая в начале болезни локализуется в дистальных отделах нижних конечностей, а затем распространяется на ягодицы и бёдра. Пурпура чаще всего через несколько дней бледнеет и за счёт пигментации приобретает бурую окраску, а потом постепенно исчезает.
- Суставной синдром. Поражение суставов чаще возникает при геморрагическом васкулите у детей. Поражаются, как правило, крупные суставы ног. Для заболевания характерны боли в суставах мигрирующего характера. Суставный синдром может сочетаться с болями в мышцах, а также отёками нижних конечностей.
- Абдоминальный синдром. Связан с поражением желудочно-кишечного тракта и проявляется спазмами в животе, рвотой, желудочно-кишечным кровотечением.
- Почечный синдром. Может развиваться через три недели после начала болезни в виде изолированной микро- или макроглобулинурии.
- Поражение лёгких. Проявляются лёгочными геморрагиями и кровотечениями;
- Поражение мошонки. Характеризуется отёком мошонки.
- Поражение нервной системы. Проявляется энцефалопатиями, сильными головными болями, кортикальными геморрагиями, небольшими изменениями психического статуса, судорогами, субдуральными гематомами.
По степени активности выделяют следующие степени геморрагического васкулита:
- I степень. Характеризуется удовлетворительным состоянием пациента, нормальной температурой тела, необильными кожными высыпаниями, увеличением СОЭ до 20 миллиметров в час;
- II степень. Средней тяжести состояние пациента. Кожный синдром выражен, температура повышена, присутствуют симптомы интоксикации в виде головной боли, слабости, боли в мышцах, отмечается суставной, мочевой и абдоминальный синдром. Количество лейкоцитов, эозинофилов, нейтрофилов в крови повышено, СОЭ повышено до 20-40 миллиметров в час, содержание альбуминов снижено, наблюдается диспротеинемия;
- III степень. Характеризуется тяжелым состоянием пациента с выраженными признаками интоксикации в виде высокой температуры, слабости, головной боли, миалгии. Кожный, абдоминальный, суставной, почечный синдромы достаточно выражены, может произойти поражение периферической и центральной нервной системы. Повышено содержание лейкоцитов, нейтрофилов в крови, СОЭ повышено до уровня более 40 миллиметров в час, может наблюдаться анемия и понижение уровня тромбоцитов.
Протекание геморрагического васкулита у детей характеризуется:
- Выраженностью экссудативного компонента;
- Ограниченным ангионевротическим отеком;
- Склонностью к генерализации;
- Острым началом и течением заболевания;
- Развитием абдоминального синдрома;
- Склонностью к рецидивирующему течению.
Лечение геморрагического васкулита
Острый период геморрагического васкулита требует соблюдения постельного режима и гипоаллергенной диеты с исключением лекарственных препаратов с сенсибилизирующим действием.
При лечении геморрагического васкулита используются антикоагулянты, антиагреганты, иммунодепрессанты, кортикостероиды, препараты с антитромботическим действием.
Тяжелое течение болезни может потребовать назначения терапии глюкокортикостероидами или плазмофереза. Если применение глюкокортикоидов не дает положительного эффекта, пациенту назначается лечение цитостатиками.
Суставной синдром при лечении геморрагического васкулита устраняется применением противовоспалительных препаратов. Использование антигистаминов в лечении данного заболевания считается неэффективным. Их прием может быть назначен только при наличии у пациента аллергического анамнеза. Если заболевание связано с пищевой аллергией и протекает с проявлением абдоминального синдрома, пациентам назначают энтеросорбенты.
Таким образом, геморрагический васкулит у детей и взрослых представляет собой заболевание с благоприятным прогнозом. Но тем не менее в некоторых случаях (при молниеносной форме) оно может приводить к летальному исходу из-за внутримозгового кровоизлияния или тяжелого почечного синдрома.

Поражение капилляров кожного покрова с одновременными патологиями в ЖКТ и в почках указывает на геморрагический васкулит. Болезнь может начаться в любом возрасте у детей и взрослых. Недуг хорошо поддается лечению, в том числе и народными средствами.
Разновидности (типы) болезни, классификация
Геморрагический васкулит делится по определенным критериям. В зависимости от них специалисты выделяют его формы
Так по наличию клинической картины болезнь бывает:
В зависимости от варианта течения, заболевание подразделяется на:
- острое;
- оперативное (несколько дней);
- долгое (больше трех месяцев);
- повторное (проявление признаков более 3 раз).
Ко всему, специалистами выделяются стадии активности недуга:
Васкулит характеризуется тем, что степень этого заболевания специалисты устанавливают, опираясь на несколько медицинских показателей:
- выраженности симптоматики;
- наличия жара;
- результаты анализов.
Выделяют так же и аллергический васкулит, характеризующийся воспалением стенок сосудов. Оно обусловлено аллергией, возникающей вследствие влияния на организм тех или иных десенсибилизирующих веществ.
Причины, факторы возникновения, способы распространения

Причины возникновения этой болезни достаточно хорошо исследованы. Геморрагический васкулит может возникнуть из-за:
- перенесенного вируса;
- вакцинации;
- укусов некоторых насекомых;
- переохлаждение организма.
Причиной заболевания, помимо вышеуказанного, может стать необдуманный прием лекарственных препаратов. В частности лекарств, действие которых направлено на снижение артериального давления.
Кроме того, косвенными причинами, превращающимися в факторы риска, могут служить следующие обстоятельства:
- старческий возраст;
- рецидивы в инфекциях;
- склонность к аллергии.
Более подробно о причинах васкулита вы можете узнать из этого видео:
Признаки и симптомы
Геморрагический васкулит – это болезнь, характеризующаяся совокупностью симптомов, которые объединены в группу синдромов болезни. В них входят кожные и суставные симптомы, абдоминальный и почечный синдром
Признаки кожного синдрома

Кожный синдром – появление кровоизлияний, которые приподнимаются над основанием кожного покрова. Располагаются преимущественно около суставов и на ногах, бедрах и ягодицах, туловище и лице. После того, как исчезают эти проявления, на коже появляется пигментация. Кровотечения из носа и ротовой полости отсутствуют при этом недуге. В основном главным симптомом выступает сыпь на ногах и в других частях тела.
Суставные симптомы
Симптомы васкулита со стороны суставов:
- дискомфорт в суставах;
- их припухлость;
- изменение окраски кожного покрова над суставами до темно-красного геморрагического оттенка.
Симптомы наблюдается не более 7 дней.
Признаки абдоминального синдрома
Абдоминальный синдром – его причинами являются неоднократные кровоизлияния в стенку кишечника, а также в оболочку, защищающую внутренние стенки брюшной полости. Синдром выражается в болях в зоне живота, носящих кратковременный, но иногда и длительный характер. В тяжелых случаях одновременно с болями в животе появляется рвота и понос. Язык сухой. Боли в животе пропадают по истечении 2 суток с начала лечения.
Почечный синдром при геморрагическом васкулите
Нарушения со стороны почек:
Васкулиты кожи могут предшествовать всем названным проявлениям, в том числе и МКБ. Начало заболевания обычно наблюдается после 7 -20 дней после перенесенного вируса. Основными виновниками выступает ангина или ОРВИ. При появлении вышеперечисленных симптомов необходимо обращаться к врачу. Только лечащий врач назначит адекватное лечение. Это относится ко всем формам болезни, в том числе и к васкулитам кожи.
Осложнения при геморрагическом васкулите, чем опасна болезнь
Васкулиты кожи осложняются нарушением работы почек и непроходимостью кишечника, а также:
Последствия геморрагического васкулита могут отсутствовать, но только тогда, когда начато лечение. То есть, человек при появлении дискомфорта сразу же обратился к врачу. Летальные исходы при этой болезни наблюдаются редко. В основном врачи научились ее лечить.
Диагностика
Лечение геморрагического васкулита включает в себя комплекс мер, направленных на ликвидацию этого недуга. К ним относится:
- Основная терапия
- Альтернативные способы лечения
- Лечение отдельных симптомов заболевания.
- Оперативное вмешательство
Основная терапия
- ограничение в движениях;
- диета;
- прием антигистаминов;
- энтерсорбция;
- прием антибактериальных препаратов;
- инфузионные способы лечения;
- применение синтетических аналогов гормонов, влияющих на правильную работу коры надпочечников.
Альтернативные способы лечения геморрагического васкулита
- препараты противовоспалительного нестероидного происхождения;
- витамины А, Е, В и PX группы;
- цитостатики;
- процедура плазмафереза.
Лекарства и препараты при лечении васкулитов
Аллергический васкулит лечится следующими препаратами:
- кальцием,
- антигистаминами,
- сосудистыми препаратами, ориентированными на совершенствование тонуса сосудов.
Аллергический васкулит достаточно быстро лечится. Но при наличии высокой квалификации врача. Однако, если аллергический васкулит приобрел тяжелую форму, то здесь оправдано применение гемосорбции и мембранного плазмафереза.
При всех формах заболевания используются антиагреганты, к которым относятся часто выписываемые врачом препараты: курантил, трентал.
К альтернативным способам избавления от недуга относится лечение народными средствами.
Лечение геморрагического васкулита народными средствами
Избавление от этого заболевания народными средствами дает хороший результат. В том числе результативность наблюдается и в лечении геморрагического васкулита у детей народными средствами.
Мы собрали для вас подборку наиболее эффективных народных средств:
- Берем три лимона, трем их. Добавляем в лимонную смесь немного сахара, пол-литра водки и 25 грамм гвоздики. Все компоненты перекладываем в большую банку, заливаем кипяченой водой комнатной температуры. Две недели должен стоять состав в темном месте. Периодически его нужно взбалтывать. По истечении 14 дней принимаем состав до еды трижды в день по 25 мл. 7 дней.
- Берем цветки арники и баранью траву. Заливаем их спиртом и процеживаем. Пить по 30 капель трижды в день.
- Настой на воде. Его можно давать детям в лечении сыпи на ногах. Берем цветки бузины, заливаем стаканом кипятка. Настой необходимо продержать полтора часа. Процедить. Принимать перед едой, трижды в день за 10 минут до приема пищи.
- Мази полезны из цветов арники или листьев руты.
Существуют и иные травы, которые помогают в терапии этой болезни народными средствами. Показано соблюдение диеты.
Более подробно о лечении васкулита рассказано в этом видео:
Побочные эффекты
Негативные эффекты от применения лекарств против васкулита, описаны в инструкции к ним.
Профилактика геморрагического васкулита
- своевременное устрынение вирусных инфекций и обращение к врачу;
- укрепление иммунитета: занятие спортом и правильное питание;
- отказ от вредных привычек.
Диета, питание
Так как во время болезни из костей вымывается кальций, необходимо кушать больше молочных продуктов, но не имеющих большой жирности. Кроме того, во время ткрапии нужно полностью отказаться от жирной пищи и фаст-фуда. После излечения от недуга врачи советуют продолжать диету.
Особенности васкулита у детей

Геморрагический васкулит у детей имеет свои особенности. И они не выражаются в назначении малышам диеты и лечения народными средствами. Необходимо помнить, что этой болезнью дети болеют чаще, чем взрослые, но редко в возрасте до трех лет. Как правило, васкулит затрагивает детей от 4 до 12 лет.
Что касается течения болезни у детей, то она редко переходит в тяжелую форму и переносится ребятнёй относительно легко. Народные средства станут хорошим подспорьем основной терапии.
Какие еще особенности детского васкулита? Как правило, при лечении не требуется какой-то особой диеты, поскольку грамотные родители не кормят детей фаст-фудом и пищей, вредной для здоровья. Ко всему, рацион малышей содержит достаточное количество молочных продуктов.
Сыпь у детишек локализуется на бедрах и ягодицах. При наблюдении за малышами фиксируются боли в животе, рвота и тошнота.

