
Брадикардия не выделяется в отдельное заболевание, поскольку просто сигнализирует о сбоях в работе сердца. Как не специфический симптом она развивается либо при патологии сердца, либо при скрытых заболеваниях иных важных органов или систем, оказывающих косвенное влияние на частоту сердечных сокращений.
Что такое брадикардия?
Само понятие брадикардии рассматривается как медленное биение сердца, при котором ЧСС регистрируется ниже значения 60 ударов в минуту. В норме сердечный ритм должен быть равномерным/ синусовым и иметь конкретное количество сокращений. О его нарушении кардиологи судят по тому, как между каждой парой сердечных сокращений проходит неодинаковый временной интервал. Так аритмия становится вариантом брадикардии и требует тщательного изучения и коррекции состояния.
Все причины брадикардии подразделяются на кардиальные и экстракардиальные. В 1-ю группу входят следующие отклонения в работе сердца:
• Эндокардит.
• Инфаркт миокарда.
• Ишемия.
• Кардиосклероз.
• Миокардит.
Предрасполагающие факторы
К экстракардиальным факторам, предрасполагающим к развитию аномального состояния, относятся:
1. Отек и ушиб мозга, воспаление его оболочек.
2. Дисфункциональность щитовидной железы.
3. Кровоизлияние в мозг.
4. Повышенное содержание мочевины в крови.
5. Высокое внутричерепное давление.
6. Почечные колики и пр.
Клиническая картина
Выраженность урежения ЧСС определяет разновидности патологии. Кардиологи классифицируют ее следующим образом:
• Легкая форма, которой присуще колебание ЧСС от 50 до 60 уд./ мин.
• Умеренный тип, при котором колебания ЧСС входят в рамки 40 – 50 уд./ мин.
• Выраженная брадикардия с редкой частотой сердечных сокращений до 40 уд./ мин.
Распознать заболевание на раннем этапе помогают головокружения, быстрая утомляемость и потеря сознания. В ходе обследования пациента специалист выявляет артериальную гипертензию и нарушение кровотока по малому и большому кругу.
Методы лечения
Выбор средств против брадикардии зависит от провоцирующих факторов. В случае отсутствия конкретных клинических проявлений медикаментозное лечение может не назначаться. Если в качестве причины недуга был выявлен гипотиреоз, смысл терапии станет сводиться к нормализации функций щитовидки посредством внедрения гормональных препаратов.
Бывает, что брадикардия развивается на фоне приёма некоторых медикаментов. В этом случае ее лечением послужит отказ от их употребления с одновременным выводом вредных веществ, для чего назначаются сорбенты – Энтеросгель или таблетки Белого угля.
Рамки этой статьи не позволяют глубже вникнуть во все аспекты заболевания. Ознакомиться со всеми проблемами брадикардии можно, перейдя по ссылке — hearthum.ru/bradikardiya/
Токсический тип болезни ликвидируют посредством устранения очага инфекции, для чего прописывают противовирусные и антибактериальные лекарства. В тяжелых случаях, характеризующихся нарушениями электрической системы сердца, показана установка кардиостимулятора.
Вкусное и полезное лечение предлагает народная медицина. Орехи и курагу толкут и пропускают через мясорубку, взяв по 300 г каждого ингредиента. В измельченном состоянии их смешивают с 300 г меда, а едят средство трижды в день по 2 ст. л. Состав отлично укрепляет сердечную мышцу.
Это правильный ритм с частотой сердечных сокращений меньше 60 в мин.
Все брадикардии можно подразделить на:
- Синусовую брадикардию.
- Брадикардию вследствие блокады проведения возбуждения: Между синусовым узлом и предсердиями — синоаурикулярная блокада. Между предсердиями и желудочками — атриовентрикулярная блокада.
Брадикардии подразделяются следующим образом:
- Синдром слабости синусового узла;
- АВ-блокады:
- АВ-блок I°: удлинение PQ-интервала на >0,20 сек;
- АВ-блок II°, тип Мобитца 1 (блокада Венкебаха над пучком Гиса): возрастающие PQ-интервалы до выпадения проведения импульса;
- АВ-блок II°, тип Мобитца 2 (под пучком Гиса): нормальный или удлиненный PQ-интервал с внезапным выпадением QRS-комплекса.
Если из двух возбуждений синусовых узлов одно проводится, речь идет о блоке 2:1 (при этом нельзя различить, какой это блок: АВ-блок 11° Мобитц 1 или 2), если из 3 возбуждений предсердий одно проводится, присутствует блок 3:1. Внимание: опасность перехода в АВ-блок IIP; — АВ-блок III°: диссоциация возбуждений предсердий и желудочков, то есть Р-волны вне связи с замедленными желудочковыми комплексами;
- Брадикардийная фибрилляция предсердий (= замедление проведения импульса в АВ-узле);
- Медленный заместительный ритм в АВ-узле;
- Асистолия.
Синусовая брадикардия. Характеризуется регулярным ритмом с частотой ниже 60 в мин, редко достигает 40 ударов. Субъективные ощущения часто отсутствуют.
В норме синусовая брадикардия встречается у хорошо тренированных спортсменов. Она может быть одним из проявлений нейроциркуляторной дистонии, возникать при инфаркте миокарда, некоторых инфекциях (брюшной тиф, болезнь Боткина), под влиянием лекарств (сердечные гликозиды, β-адреноблокаторы, резерпин, препараты калия).
Ритм учащается после физической нагрузки, а раздражение n. Vagus (давление на сонную артерию и глазные яблоки) приводит к урежению ритма. Большое диагностическое значение имеет проба с атропином: после его введения число сердечных сокращений увеличивается.
Причины брадикардии
В качестве причин рассматриваются:
- Препараты (блокаторы бета-рецепторов, препараты дигиталиса, блокаторы кальциевых каналов)
- Нарушения баланса электролитов (например, гиперкалиемия,—кальциемия,— магниемия)
- Ишемическая болезнь сердца, ишемия миокарда, высокая степень АВ-блокад (часто преходящих), нередко при коронарном синдроме
- Миокардит, эндокардит
- Конечная стадия сердечной недостаточности/недостаточность насосной функции
- Дилатативная кардиомиопатия
- Анемия, кровопотеря
- Повышенное внутричерепное давление, церебральная ишемия/кровоизлияние, субарахноидальное кровоизлияние
- Гипотермия
- Инфекции/сепсис
- Эндокринные нарушения (например, гипотиреоз, гипоадренализм)
- Повышенный ваготонус
- Состояние после кардиохирургического вмешательства (в частности, после операции на клапанах)
- Дисфункция/отказ электрокардиостимулятора.
Диагностика брадикардии
- Клиника: вариабельная, при гемодинамически релевантных брадикардиях: головокружение, синкопе, приступы Адамса-Стокса, манифестная сердечная недостаточность/кардиогенный шок
- ЭКГ в покое, включая ритм полосы, при широких QRS-комплексах можно предположить высокую степень угрожающей жизни блокады внутри пучка Гиса — АВ-блокаду III°
- Эхокардиография
- Лабораторная диагностика, включая анализ электролитов
- Анализ газов крови
- Измерение температуры тела.
- Регулярный ритм с частотой 40—60 в мин.
- Данные ЭКГ: удлинение интервалов RR больше 1 с. Предсердно-желудочковая проводимость на верхней границе нормы.
- Учащение ритма после введения атропина и после физической нагрузки.
Дифференциальная диагностика может быть проведена с дисфункцией слабости синусового узла, которая также сопровождается выраженной брадикардией, но последняя отсутствует на вдохе. Мало выражены атропиновая проба и проба с физической нагрузкой.
Синоаурикулярная блокада. Если импульс из синусового узла блокирован, то предсердия и желудочки в это время не будут сокращаться и наступит пауза в работе сердца. Если будет блокирован каждый второй импульс, то возникнет резкая брадикардия (30—50 в мин). Если же блокированы несколько импульсов подряд, то возникнет длительная пауза, во время которой возможно нарушение сознания из-за прекращения кровоснабжения мозга.
Регулярный ритм при синоаурикулярной блокаде возможен в том случае, когда выпадает каждый второй или каждый третий и т. д. импульсы. Если же такой закономерности нет, то аускультативно определяется нерегулярный ритм.
На ЭКГ регистрируется выпадение одного или нескольких предсердно-желудочковых комплексов, что приводит к появлению продолжительных пауз RR, по длительности равных двум или больше нормальным сердечным циклам.
Атриовентрикулярная блокада (А-В). Так как синусовый импульс не доходит до желудочков, то роль водителя ритма для желудочков берут на себя низлежащие отделы проводящей системы сердца (атриовентрикулярное соединение, пучок Гиса).
Различают 3 степени А-В блокады. Неполная А-В блокада I степени характеризуется одинаковым удлинением интервала PQ перед желудочковым комплексом. При неполной А-В блокаде II степени происходит нарастание интервала PQ, при ухудшении проводимости наблюдается выпадение одного комплекса QRS (период Самойлова — Венкебаха). Вариант неполной А-В блокады II степени (по Мобицу) характеризуется неожиданным выпадением желудочкового комплекса без прогрессирующего удлинения интервала PQ. Аускультативным признаком неполной А-В блокады может быть предсердный ритм галопа. Таким образом, диагноз неполной А-В блокады является не клиническим, а электрокардиографическим.
При частоте ритма меньше 40 в мин прежде всего следует думать о наличии полной А-В блокады. А-В блокады чаще развиваются при органических заболеваниях сердца: миокардиты, ИБС, пороки сердца, может иметь токсическое происхождение (влияние сердечных гликозидов, хинидина, верапамила). Иногда встречается врожденная полная А-В блокада.
Клинические проявления появляются при высокой степени блокады, когда выпадает подряд несколько желудочковых сокращений и развивается выраженная брадикардия. Больные ощущают головокружение, потемнение в глазах, возможна потеря сознания, обусловленная недостаточным кровоснабжением мозга.
При полной А-В блокаде больных беспокоят слабость, боли в сердце, одышка, обморочные состояния. При аускультации сердца можно выслушивать периодическое (через 5—10 ударов) усиление I тона («пушечный» тон). Иногда в период длинной паузы выслушиваются предсердные тоны, они воспринимаются как очень глухие звуки (систола «эхо»). Часто повышено систолическое АД. Пульсация шейных вен чаще артериального пульса. При органической «миогенной» форме полной поперечной блокады отмечается отсутствие изменений частоты пульса после введения атропина и физической нагрузки. При органических поражениях сердца полная поперечная блокада может привести к выраженной гипотензии, церебральной недостаточности кровообращения, характеризующейся приступами Морганьи — Эдамс — Стокса (МЭС). Приступ МЭС приводит к потере сознания, судорогам, нарушениям дыхания и кровообращения и может закончиться остановкой сердца.
Диагностические критерии полной А-В блокады
- Регулярный редкий ритм с частотой меньше 40—50 ударов в мин.
- При аускультации сердца «пушечный» тон и предсердные тоны (симптом «эхо»).
- Диссоциация между артериальным и венозным пульсом.
- Отсутствие влияния на частоту ритма физической нагрузки и атропина.
- ЭКГ-признаки: редкие желудочковые комплексы, предсердия сокращаются в собственном ритме (чаще) и зубец «Р» не связан с комплексом QRS.
Лечение брадикардии
- Устранить причину (например, отменить препараты, устранить дисбаланс электролитов, гипоксию, переохлаждение)
- Мониторинг функций сердечно-сосудистой системы (непрерывная ЭКГ, пульсоксиметрия, регулярные измерения давления крови)
- При остановке кровообращения, реанимация
- Медикаментозная терапия
- При устойчивых к терапии, длительных и влияющих на кровообращение брадикардиях (АВ-блокада II° типа Мобитца 2, АВ-блокада III°):
- установка временного электрокардиостимулятора (ЭКС) снаружи (=через кожу) в карман или внутрь (= через вену), например, через яремную вену, латеральную подкожную вену руки или подключичную вену (по возможности слева из-за возможной установки длительного устройства ЭКС справа); под контролем рентгеноскопии возможна также установка через бедренную артерию
- при чрескожной стимуляции необходима аналгоседация
- установка силы тока (50-100 мА) до момента, когда активность сердца распознается (кривая пульсоксиметрии) и ощущается (например, прощупывается бедренный пульс). ЭКГ при чрескожной стимуляции не применяется. Временные трансвенозные ЭКС могут настраиваться на постоянную частоту ритма или режим «по требованию». В последнем случае настраивается минимальная частота, а если она не достигается, начинает функционировать ЭКС.
Вопрос о новейшей длительной имплантации ЭКС обсуждается с кардиологами и сосудистыми/торакальными хирургами.
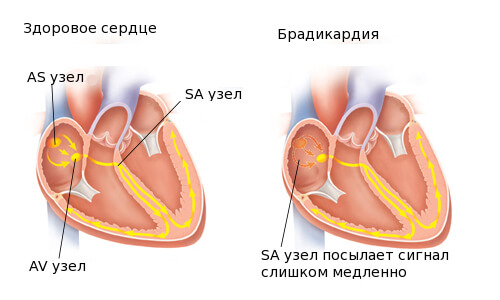
 У взрослого человека нормальная частота сердцебиения находится в пределах 65-80 ударов за минуту. Урежение сердцебиения менее 60 ударов за минуту называют брадикардией. Существует много причин, приводящих к брадикардии, определить которые у человека под силу только врачу.
У взрослого человека нормальная частота сердцебиения находится в пределах 65-80 ударов за минуту. Урежение сердцебиения менее 60 ударов за минуту называют брадикардией. Существует много причин, приводящих к брадикардии, определить которые у человека под силу только врачу.
Регуляция деятельности сердца
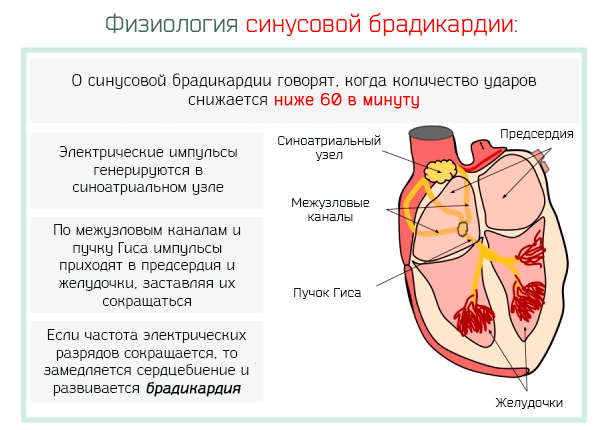
В физиологии выделяют такое понятие как автоматия сердца. Это означает, что сердце сокращается под влиянием импульсов, возникающих непосредственно в нем самом, прежде всего в синусовом узле. Это особые нервно-мышечные волокна, расположенные в участке впадения полой вены в правое предсердие. Синусовый узел производит биоэлектрический импульс, который распространяется далее по предсердиям и достигает атриовентрикулярного узла. Так сокращается сердечная мышца. На возбудимость и проводимость миокарда влияние оказывают и нейрогуморальные факторы.
Брадикардия может развиваться в двух случаях. Прежде всего, к урежению сердцебиения приводит уменьшение активности синусового узла, когда он генерирует мало электрических импульсов. Такую брадикардию называют синусной. А бывает такая ситуация, когда синусовый узел работает нормально, но электрический импульс не может проходить полноценно по проводящим путям и сердцебиение урежается.
Причины физиологической брадикардии
Брадикардия это не всегда признак патологии, она может быть физиологической. Так, у спортсменов часто отмечается малая частота сердечных сокращений. Это результат постоянных нагрузок на сердце при длительных тренировках. Как понять является брадикардия нормой или патологией? Человеку необходимо выполнить активные физические упражнения. У здоровых людей физическая нагрузка приводит к интенсивному учащению сердцебиения. При нарушении возбудимости и проводимости сердца, выполнение физических упражнений сопровождается лишь незначительным увеличением ЧСС.
Кроме того, сердцебиение также урежается при переохлаждении организма. Это компенсаторный механизм, благодаря которому замедляется кровообращение и кровь направляется от кожи к внутренним органам.
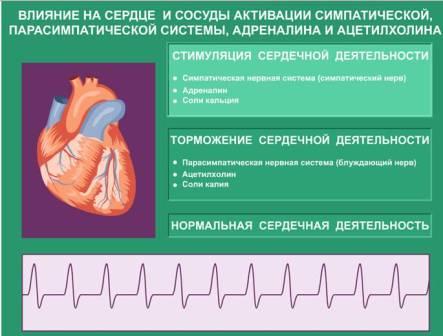
На деятельность синусового узла влияет нервная система. Парасимпатическая нервная система уменьшает сердцебиение, симпатическая — увеличивает. Таким образом стимуляция парасимпатической нервной системы приводит к урежению сердечных сокращений. Это хорошо известное медицинское явление, с которым, кстати, многие люди сталкиваются в жизни. Так, при надавливании на глаза, осуществляется стимуляция блуждающего нерва (основного нерва парасимпатической нервной системы). В результате этого кратковременно урежается сердцебиение на восемь-десять ударов за минуту. Такого же эффекта можно добиться, надавив на область каротидного синуса на шее. Стимуляция каротидного синуса может возникнуть при ношении тугого воротника, галстука.
Причины патологической брадикардии
Брадикардия может развиваться при воздействии самых разнообразных факторов. Наиболее распространенными причинами патологической брадикардии являются:
- Повышенный тонус парасимпатической системы;
- Заболевания сердца;
- Гипотиреоз;
- Прием определенных лекарственных средств (сердечных гликозидов, а также бета-адреноблокаторов, блокаторов кальциевых каналов);
- Отравление (ФОС, свинец, никотин).
Повышенный тонус парасимпатической системы
Парасимпатическая иннервация миокарда осуществляется за счет блуждающего нерва. При его активации сердцебиение урежается. Существуют патологические состояния, при которых наблюдается раздражение блуждающего нерва (его волокон, расположенных во внутренних органах, или ядер нервов в головном мозге).
Повышение тонуса парасимпатической нервной системы отмечается при таких заболеваниях:
- Повышение внутричерепного давления (на фоне черепно-мозговой травмы, геморрагического инсульта, отека мозга);
- Язвенная болезнь;
- Новообразования в средостении;
- Нейроциркуляторная дистония;
- Состояние после операции в области головы, а также шеи, средостения.
Как только в таком случае будет устранен фактор, стимулирующий парасимпатическую нервную систему, сердцебиение нормализуется. Этот вид брадикардии медики определяют как нейрогенный.
Заболевания сердца
Болезни сердца (кардиосклероз, инфаркт миокарда, миокардит) приводят к развитию определенных изменений в миокарде. В таком случае, импульс из синусового узла проходит гораздо медленнее в патологически измененном участке проводящей системы, из-за чего сердцебиение урежается.
Когда нарушение проведения электрического импульса локализуется в атриовентрикулярном узле, говорят о развитии атриовентрикулярной блокады (AV-блокады).
Симптомы брадикардии
Умеренное снижение частоты сердечных сокращений никак не сказывается на состоянии человека, он себя хорошо чувствует и занимается привычными делами. Но при дальнейшем снижении ЧСС нарушается кровообращение. Органы в недостаточном объеме кровоснабжаются и страдают от нехватки кислорода. Особенно чувствителен к гипоксии головной мозг. Поэтому при брадикардии на первый план выступают именно симптомы со стороны поражения нервной системы.
При приступах брадикардии человек испытывает головокружение, слабость. Также характерны предобморочные состояния и обмороки. Кожные покровы бледные. Нередко развивается одышка, как правило, на фоне физической нагрузки.
При ЧСС менее 40 ударов за минуту существенно нарушается кровообращение. При замедленном кровотоке миокард не получает кислород в должной мере. В результате возникают загрудинные боли. Это своеобразный сигнал сердца о том, что ему не хватает кислорода.
Диагностика
 Для того чтобы выявить причину брадикардии необходимо пройти обследование. Прежде всего, следует пройти электрокардиографию. Этот метод основан на исследовании прохождения биоэлектрического импульса в сердце. Так, при синусовой брадикардии (когда синусовый узел редко генерирует импульс) отмечается снижение ЧСС при сохранении нормального синусового ритма.
Для того чтобы выявить причину брадикардии необходимо пройти обследование. Прежде всего, следует пройти электрокардиографию. Этот метод основан на исследовании прохождения биоэлектрического импульса в сердце. Так, при синусовой брадикардии (когда синусовый узел редко генерирует импульс) отмечается снижение ЧСС при сохранении нормального синусового ритма.
Появление таких признаков на электрокардиограмме как увеличение продолжительности интервала P-Q, а также деформация желудочкового комплекса QRS, его выпадение из ритма, большее число сокращений предсердий, нежели число комплексов QRS будут свидетельствовать о наличии AV-блокады у человека.
Если брадикардия наблюдается непостоянно, а в виде приступов — показано суточное мониторирование ЭКГ. Это позволит получить данные о функционировании сердца за двадцать четыре часа.
Для уточнения диагноза, обнаружение причины брадикардии, врач может назначить пациенту пройти следующие исследования:
Лечение брадикардии
Физиологическая брадикардия не требует никакого лечения, как и брадикардия, не сказывающаяся на общем самочувствии. К терапии патологической брадикардии приступают после выяснения причины. Принцип лечения заключается в воздействии на первопричину, на фоне чего ЧСС нормализуется.
Медикаментозная терапия заключается в назначении медикаментов, повышающих ЧСС. Это такие лекарства как:
Применение этих препаратов имеет свои особенности, а поэтому их может назначать только врач.
При возникновении гемодинамических нарушений (слабости, быстрой утомляемости, головокружений) врач может приписать пациенту тонизирующие лекарственные средства: настойку женьшеня, элеутерококка, кофеин. Эти препараты ускоряют ЧСС и повышают артериальное давление.
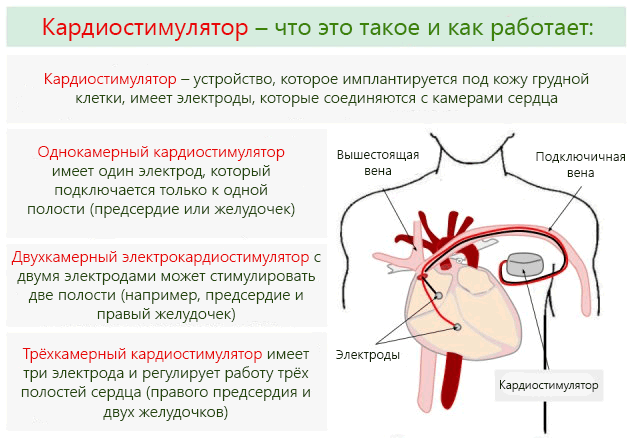
Когда у человека регистрируется выраженная брадикардия и на этом фоне развивается сердечная недостаточность — прибегают к имплантации в сердце кардиостимулятора. Это приспособление самостоятельно генерирует электрические импульсы. Стабильный заданный сердечный ритм благоприятствует восстановлению адекватной гемодинамики.
Григорова Валерия, медицинский обозреватель
6,658 просмотров всего, 3 просмотров сегодня

