 Выбор мочегонного при сердечной недостаточности — задача непростая, а если речь идёт о самолечении, то и вовсе невыполнимая.
Выбор мочегонного при сердечной недостаточности — задача непростая, а если речь идёт о самолечении, то и вовсе невыполнимая.
Диуретики при сердечной недостаточности назначаются, исходя из типа заболевания и экстренности ситуации. Так, один из самых мощных представителей данной группы лекарств — Лазикс — используется либо однократно для снятия обострения сердечной недостаточности, либо раз в несколько дней. Ежедневно Лазикс сердечникам не назначают из-за высоко риска развития побочных эффектов и быстрого привыкания к данному средству.
По сути, благодаря широкому распространению, выбор диуретика при ХСН (хронической сердечной недостаточности) для врача задача не сложная, при условии, что у больного наблюдается умеренное течение заболевания. А вот выбор мочегонного препарата при сердечной недостаточности тяжелой формы задача не из лёгких, поскольку необходимо будет учесть электролитный баланс в сыворотке крови больного и риски нарушения функции почек и снижения сердечного выброса.
Тиазидные мочегонные средства при сердечной недостаточности являются самыми широко используемыми. Преимуществом данных мочегонных для сердечников является их высокая эффективность при пероральном употреблении. К тому же, при умеренной и лёгкой форме ХСН тиазидные препараты позволяют существенно уменьшить ограничения на приём натрий содержащих продуктов, в то время как хлебные изделия и соль в рационе ограничивают.
Назначение различных видов диуретиков для сердечников
Если мочегонные таблетки при сердечной недостаточности оказались малоэффективными, а повышение дозировки считается неоправданным из-за риска развития осложнений, то можно попробовать назначить сердечнику эти же препараты в виде уколов. При этом стоит отметить, что назначение тиазидных диуретиков при ИБС (ишемической болезни сердца) и ХСН имеет несколько недостатков. Самым неприятным, с медицинской точки зрения, является потеря эффективности от приёма препаратов, если скорость гломерулярной фильтрации превысила свои нормальные величины более чем на 50%. Чем дольше применяются тиазидоподобные средства, тем выше риск развития у больного метаболического алкалоза из-за истощения запаса ионов калия и повышение уровня глюкозы в крови. Частично избежать этого состояния можно, назначив больному в качестве профилактической меры калий перорально, однако на вкус калий хлорид достаточно неприятный, а людям с проблемами печени он вообще противопоказан. Что же касается повышения глюкозы в крови, то если у больного ИБС и ХСН в качестве сопутствующего заболевания числится сахарный диабет, то врачу необходимо быть очень внимательным при корректировке дозы инсулина, иначе может возникнуть такое состояние как гиперсомулярная кома. Реже приём тиазидных мочегонных при ИБС и ХСН может привести к гранулоцитопении, тромбоцитопении и кожным высыпаниям.
Что же касается петлевых препаратов в лечении ХСН и ИБС, то их преимущество перед тиазидными заключается в самом механизме воздействия, что позволяет им оставаться эффективными даже тогда, когда нормальный объём крови у больного начал восстанавливаться. Что же касается побочных действий от лечения сердечников петлевыми диуретиками, то тут следует опасаться развития гипергликемии, гиперурикемии, гипонатриемии, гипокалиемии и метаболического алкалоза.
 При приёме Этакриновой кислоты также следует опасаться постоянной или транзиторной глухоты, гранулоцитопении и кожных высыпаний.
При приёме Этакриновой кислоты также следует опасаться постоянной или транзиторной глухоты, гранулоцитопении и кожных высыпаний.
Стоит заметить, что петлевые мочегонные препараты значительно сильнее тиазидных, поэтому их можно применять при всех формах сердечной недостаточности, а так же в тех случаях, когда использование тиазидоподобных и комбинированных средств оказалось неэффективным.
Продолжение. Начало см.: «Лечащий Врач», № 1, 2007 г. Ингибиторы ангиотензинпревращающего фермента (АПФ). Ингибиторы АПФ являются эффективными и безопасными средствами. Помимо снижения АД, препараты оказывают благоприятные эффекты, препятствуя появл
Продолжение. Начало см.: «Лечащий Врач», № 1, 2007 г.
Ингибиторы ангиотензинпревращающего фермента (АПФ). Ингибиторы АПФ являются эффективными и безопасными средствами. Помимо снижения АД, препараты оказывают благоприятные эффекты, препятствуя появлению и прогрессированию сердечно-сосудистых осложнений, эффективно снижают смертность больных сердечной недостаточностью. Их рекомендуется назначать при левожелудочковой дисфункции, перенесенном инфаркте миокарда, диабетической нефропатии.
В таблице 1 представлены основные ингибиторы АПФ, их средние дозы и кратность приема.
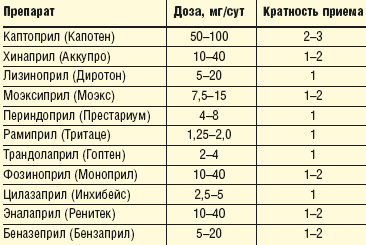 |
| Таблица 1. Ингибиторы АПФ, применяющиеся у больных ИБС с артериальной гипертензией |
Дозу ингибитора АПФ и кратность его приема в течение суток подбирают таким образом, чтобы обеспечить 24-часовой контроль за уровнем артериального давления (АД) и в то же время не допустить чрезмерного снижения АД при максимальном действии препарата. Для этого необходимо измерять АД на максимуме действия данного препарата и в конце междозового интервала (обычно через 24 ч после приема ингибитора АПФ длительного действия).
Имеются данные о дополнительных кардиопротекторных свойствах ингибиторов АПФ у группы больных ишемической болезнью сердца (ИБС) с артериальной гипертензией (АГ), которые нельзя объяснить только снижением АД. Было показано, что ингибиторы АПФ влияют на основные патологические процессы, лежащие в основе коронарной болезни сердца — вазоконстрикцию, структурные изменения в сосудистой стенке, ремоделирование левого желудочка (ЛЖ), формирование тромба. Протекторное влияние ингибиторов АПФ в отношении развития атеросклероза, по-видимому, обусловлено сложным механизмом их действия: снижением уровня ангиотензина II и повышением продукции оксида азота, а также улучшением функции эндотелия сосудов. Одним из механизмов антиишемического действия ингибиторов АПФ является и артериовенозная периферическая вазодилатация, устраняющая гемодинамическую перегрузку сердца (как заполнением, так и сопротивлением) и снижение давления в желудочках [6, 20]. Кроме того, препараты оказывают прямое положительное действие на коронарный кровоток, уменьшая вазопрессорные симпатико-адреналовые эффекты, потенцируя эффекты нитратов (часто назначаемые больным стенокардией) и устраняя толерантность к ним, а также оказывая непосредственное вазодилатирующее действие на коронарные сосуды.
Некоторые препараты ингибиторов АПФ (Моноприл) оказывают благоприятное влияние на суточный профиль АД, обеспечивая стабильный на протяжении суток уровень гемодинамики, снижение постнагрузки на ЛЖ. Возможно, именно эта особенность антигипертензивного эффекта и определяет способность моноприла избирательно устранять эпизоды ночной ишемии миокарда [16].
Антиишемический эффект ингибиторов АПФ был продемонстрирован в исследовании SOLVD [17] при применении эналаприла (снижение риска инфаркта миокарда составило 23%, p
- Рекомендации Европейского общества гипертонии и Европейского общества кардиологии по ведению пациентов с артериальной гипертонией, 2003.
- Профилактика, диагностика и лечение артериальной гипертонии. Российские рекомендации (второй пересмотр). Комитет экспертов Всероссийского научного общества кардиологов. М., 2004. 19 с.
- Чазова И. Е., Ощепкова Е. В., Чихладзе Н. М. Профилактика, диагностика и лечение артериальной гипертонии: пособие для практикующих врачей. М., 2003.
- Yusuf S., Peto R., Lewis J. et al. Beta blockade during and after myocardial infarction: an overview of the randomized trials// Prog Cardiovasc Dis. 1985; 25: 335–371.
- Документ о соглашении экспертов по блокаторам β-адренергических рецепторов. Рабочая группа Европейского общества кардиологов по бета-блокаторам// Кардиоваскулярная терапия и профилактика. 2005. № 1. С. 99–124.
- Guidelines on the management of stable angina pectoris — executive summary. The Task Force on the Management of stable angina pectoris of the European Society of Cardiology (Fox K. et al.)// Eur Heart J. 2006; 27: 1341–1381.
- Lindholm L. H., Carlberg B., Samuelsson O. Should beta blockers remain first choice in the treatment of primary hypertension? A meta-analysis// Lancet. 2005; 366: 1545–1553.
- Pepine C., Handberg E. M., Cooper-deHoff R. M. et al. A calcium antagonist vs non-calcium antagonist hypertension treatment strategy for patients with coronary artery disease. The International Verapamil-Trandolapril Study (INVEST): a randomized controlled trial// JAMA. 2003; 290: 2805–2816.
- Staessen J. A., Fagard R., Thijs L. et al. Systolic Hypertension in Europe (Syst-Eur) Trial investigators. Randomised double-blind comparison of placebo and active treatment for older patients with isolated systolic hypertension// Lancet. 1997; 350: 757–764.
- Карпов Ю. А. Применение антагонистов кальция у больных артериальной гипертонией и ишемической болезнью сердца: современное состояние вопроса// Кардиология. 2000. № 10. С. 52–55.
- Белоусов Ю. Б., Леонова М. В. Антагонисты кальция пролонгированного действия и сердечно-сосудистая заболеваемость: новые данные доказательной медицины// Кардиология. 2001. № 4. С. 87–93.
- Pitt B., Byington R. P., Furberg C. D. et al. Effect of amlodipine on progression of atherosclerosis and occurence of clinical events// Circulation. 2000; 102: 1503–1510.
- Nissen S. E., Tuzcu E. M., Libby P. et al. Effect of antihypertensive agents on cardiovascular events in patients with coronary disease and normal blood pressure: the CAMELOT study: a randomized controlled trial// JAMA. 2004; 292: 2217–2225.
- Кобалава Ж. Д., Котовская Ю. В. Антигипертензивная терапия и ишемическая болезнь сердца: клиническое и практическое значение исследования CAMELOT// Сердце. 2005. Т. 4. № 5. С. 287–293.
- Кобалава Ж. Д., Моисеев В. С. Новое в последних международных рекомендациях по артериальной гипертонии// Клиническая фармакология и терапия. 2004. № 13 (3). С. 10–18.
- Смирнов А. А., Надеева О. И., Уваров А. В, Ужегов К. С. Применение фозиноприла при лечении рефрактерной стенокардии у лиц пожилого возраста// Клин. Медицина. 1999. № 10. С. 35–38.
- The SOLVD Investigations. Effect of enalapril on survival in patients with reduced left ventricular ejection fraction and congestive cardiac failure. N Enl J Med. 1991; 325: 293–302.
- Шальнова С. А., Деев А. Д., Вихирева О. В. и др. Распространенность артериальной гипертонии в России. Информированность, лечение, контроль// Профилактика заболеваний и укрепление здоровья. 2001. № 2. С. 3–7.
- Waeber B. Treatment strategy to control blood pressure optimally in hypertensive patients// Blood Pressure. 2001; 10: 62–73.
- Седьмой доклад Объединенного национального комитета США по профилактике, диагностике, оценке и лечению артериальной гипертонии, 2003.
- PROGRESS Collaborative Group. Randomised trial of perindopril-based blood-pressure-lowering regimen among 6105 individuals with previous stroke and transient ischaemic attack// Lancet. 2001; 358: 1033–1041.
- The EURopean trial On reduction of cardiac events with Perindopril in stable coronary Artery disease investigators. Efficacy of perindopril in reduction of cardiovascular events among patients with stable coronary artery disease: randomized, double-blind, placebo-controlled, multicentre trial (the EUROPA study)// Lancet. 2003; 362: 782–788.
- Карпов Ю. А., Шальнова С. А. Деев А. Д. Результаты клинического этапа национальной программы ПРЕМЬЕРА// Прогресс в кардиологии. 2006. № 2. С. 1–4.
- Комбинированная терапия больных артериальной гипертонией: методическое письмо/ И. Е. Чазова, С. А. Бойцов, О. Д. Остроумова. М., 2004. 48 с.
- Sever P., Dahler B., Poulter N. et al. for the ASCOT Investigations// Lancet. 2003; 361: 1149-1158.
- Маколкин В. И. Сходство патогенеза артериальной гипертензии и ишемической болезни сердца — одно из условий единого подхода к терапии// Артериальная гипертензия. 2005. Т. 11. № 2. С. 17–21.
- Чазов Е. И. Проблема лечения больных ишемической болезнью сердца// Терапевтический архив. 2000. № 9. С. 5–9.
- Лупанов В. П. Лечение артериальной гипертонии у больных ишемической болезнью сердца// Русский медицинский журнал. 2002. № 1. С. 26–32.
- Сорокин Е. В. Современные подходы к лечению артериальной гипертонии и ишемической болезни сердца// Кардиология. 2006. № 4. С. 81–84.
- Арабидзе Г. Г., Белоусов Ю. Б., Карпов Ю. А. Артериальная гипертония: справочное руководство по диагностике и лечению. М., 1999. 139 с.
- Yusuf S., Sleight P., Pogue J. et al. Effects of an angiotensin-converting-enzyme inhibitor, ramipril, on cardiovascular events in high-risk patients. The Неаrt Outcomes Prevention Evaluation Study Investigators// N Engl J Med. 2000; 342; 145–153.
- Holzgreve H. Moving toward earlier medical intention in hypertension// Mediographia. 2005; Vol. 27; 2: 127–132.
В. П. Лупанов, доктор медицинских наук, профессор
НИИ клинической кардиологии им. А. Л. Мясникова, Москва
Мочегонные препараты назначаемые при сердечной недостаточности
Опубликовано:  27 окт 2014,
27 окт 2014,  13:18
13:18
 Выбор мочегонного при сердечной недостаточности — задача непростая, а если речь идёт о самолечении, то и вовсе невыполнимая.
Выбор мочегонного при сердечной недостаточности — задача непростая, а если речь идёт о самолечении, то и вовсе невыполнимая.
Диуретики при сердечной недостаточности назначаются, исходя из типа заболевания и экстренности ситуации. Так, один из самых мощных представителей данной группы лекарств — Лазикс — используется либо однократно для снятия обострения сердечной недостаточности, либо раз в несколько дней. Ежедневно Лазикс сердечникам не назначают из-за высоко риска развития побочных эффектов и быстрого привыкания к данному средству.
По сути, благодаря широкому распространению, выбор диуретика при ХСН (хронической сердечной недостаточности) для врача задача не сложная, при условии, что у больного наблюдается умеренное течение заболевания. А вот выбор мочегонного препарата при сердечной недостаточности тяжелой формы задача не из лёгких, поскольку необходимо будет учесть электролитный баланс в сыворотке крови больного и риски нарушения функции почек и снижения сердечного выброса.
Тиазидные мочегонные средства при сердечной недостаточности являются самыми широко используемыми. Преимуществом данных мочегонных для сердечников является их высокая эффективность при пероральном употреблении. К тому же, при умеренной и лёгкой форме ХСН тиазидные препараты позволяют существенно уменьшить ограничения на приём натрий содержащих продуктов, в то время как хлебные изделия и соль в рационе ограничивают.
Назначение различных видов диуретиков для сердечников
Если мочегонные таблетки при сердечной недостаточности оказались малоэффективными, а повышение дозировки считается неоправданным из-за риска развития осложнений, то можно попробовать назначить сердечнику эти же препараты в виде уколов. При этом стоит отметить, что назначение тиазидных диуретиков при ИБС (ишемической болезни сердца) и ХСН имеет несколько недостатков. Самым неприятным, с медицинской точки зрения, является потеря эффективности от приёма препаратов, если скорость гломерулярной фильтрации превысила свои нормальные величины более чем на 50%. Чем дольше применяются тиазидоподобные средства, тем выше риск развития у больного метаболического алкалоза из-за истощения запаса ионов калия и повышение уровня глюкозы в крови. Частично избежать этого состояния можно, назначив больному в качестве профилактической меры калий перорально, однако на вкус калий хлорид достаточно неприятный, а людям с проблемами печени он вообще противопоказан. Что же касается повышения глюкозы в крови, то если у больного ИБС и ХСН в качестве сопутствующего заболевания числится сахарный диабет, то врачу необходимо быть очень внимательным при корректировке дозы инсулина, иначе может возникнуть такое состояние как гиперсомулярная кома. Реже приём тиазидных мочегонных при ИБС и ХСН может привести к гранулоцитопении, тромбоцитопении и кожным высыпаниям.
Что же касается петлевых препаратов в лечении ХСН и ИБС, то их преимущество перед тиазидными заключается в самом механизме воздействия, что позволяет им оставаться эффективными даже тогда, когда нормальный объём крови у больного начал восстанавливаться. Что же касается побочных действий от лечения сердечников петлевыми диуретиками. то тут следует опасаться развития гипергликемии, гиперурикемии, гипонатриемии, гипокалиемии и метаболического алкалоза.
 При приёме Этакриновой кислоты также следует опасаться постоянной или транзиторной глухоты, гранулоцитопении и кожных высыпаний.
При приёме Этакриновой кислоты также следует опасаться постоянной или транзиторной глухоты, гранулоцитопении и кожных высыпаний.
Стоит заметить, что петлевые мочегонные препараты значительно сильнее тиазидных, поэтому их можно применять при всех формах сердечной недостаточности, а так же в тех случаях, когда использование тиазидоподобных и комбинированных средств оказалось неэффективным.
Диуретики при сердечной недостаточности
Применение диуретиков при острой сердечной недостаточности
Диуретики показаны при ОСН с симптомами задержки жидкости.
В/в введение петлевых диуретиков оказывает одновременно вазодилатирующее действие, проявляющееся быстрым (через 5–30 мин) снижением давления в ПП и ДЗЛА, а также уменьшением легочного сосудистого сопротивления. При болюсном введении высоких доз фуросемида >1 мг/кг существует риск рефлекторной вазоконстрикции. Это необходимо учитывать особенно у больных с ОКС, когда диуретики желательно использовать в малых дозах, отдавая предпочтение вазодилататорам. При тяжелой декомпенсации СН диуретики способствуют нормализации давления заполнения камер сердца и могут достаточно быстро уменьшить нейрогормональную активность.
Средствами выбора являются петлевые диуретики, которые оказывают выраженное мочегонное действие. Лечение можно начать на догоспитальном этапе. В дальнейшем следует титровать дозу до достижения клинического эффекта и уменьшения симптомов задержки жидкости. Введение ударной дозы фуросемида с последующей инфузией более эффективно, чем повторное болюсное введение.
Применение диуретиков при ОСН:
– Начальные дозы подбирают с учетом клинического состояния
– Титрование дозы в зависимости от клинического ответа
– Снижение дозы при уменьшении степени выраженности задержки жидкости
– Мониторирование калия и натрия в сыворотке крови, а также функции почек (каждые 1–2 суток) в зависимости от реакции на лечение
– Коррекция потерь калия и магния
Дозировка и способы введения диуретиков

 Эффективны: • топические кортикостероиды. Эффективность предполагается: • контроля над клещом домашней пыли. Эффективность не доказана: • диетических вмешательств; • длительного грудного вскармливания у детей, предрасположенных к атопии. перейти
Эффективны: • топические кортикостероиды. Эффективность предполагается: • контроля над клещом домашней пыли. Эффективность не доказана: • диетических вмешательств; • длительного грудного вскармливания у детей, предрасположенных к атопии. перейти
 Рекомендации ВОЗ по третичной профилактике аллергии и аллергических заболеваний: — из питания детей с доказанной аллергией на белки коровьего молока исключаются продукты, содержащие молоко. При докармливании используют гипоаллергенные смеси (если та. перейти
Рекомендации ВОЗ по третичной профилактике аллергии и аллергических заболеваний: — из питания детей с доказанной аллергией на белки коровьего молока исключаются продукты, содержащие молоко. При докармливании используют гипоаллергенные смеси (если та. перейти
 Аллергическую сенсибилизацию у ребенка, страдающего атопическим дерматитом, подтверждают проведением аллергологического обследования, которое позволит выявить причинно-значимые аллергены и провести мероприятия для уменьшения контакта с ними. У детей. перейти
Аллергическую сенсибилизацию у ребенка, страдающего атопическим дерматитом, подтверждают проведением аллергологического обследования, которое позволит выявить причинно-значимые аллергены и провести мероприятия для уменьшения контакта с ними. У детей. перейти
 У младенцев с наследственной отягощенностью по атопии экспозиция аллергенов играет критическую роль в фенотипическом проявлении атопического дерматита, в связи с чем элиминация аллергенов в этом возрасте может привести к снижению риска развития аллер. перейти
У младенцев с наследственной отягощенностью по атопии экспозиция аллергенов играет критическую роль в фенотипическом проявлении атопического дерматита, в связи с чем элиминация аллергенов в этом возрасте может привести к снижению риска развития аллер. перейти
 Современная классификация профилактики атопического дерматита аналогична уровням профилактики бронхиальной астмы и включает: • первичную, • вторичную и • третичную профилактику. Поскольку причины возникновения атопического дерматита не до ко. перейти
Современная классификация профилактики атопического дерматита аналогична уровням профилактики бронхиальной астмы и включает: • первичную, • вторичную и • третичную профилактику. Поскольку причины возникновения атопического дерматита не до ко. перейти

