Операция по аортокоронарному шунтированию (АКШ) проводится в отношении больных с ишемической болезнью сердца (ИБС) для улучшения качества жизни и снижения смертности в результате сердечной недостаточности.
В 1953 году Уильям Мустард выполнил первый прямой хирургический доступ к коронарному кровообращению: шунтирование сонной артерии у пациента в Торонто. В 1962 году была проведена первая хирургическая процедура реваскуляризации миокарда, метод лоскутного трансплантата, для устранения обструкции коронарной артерии левого главного ствола. Впоследствии, трансплантация подкожной вены стала доминирующим подходом.
Вскоре после этого шунтирование коронарной артерии стало наиболее часто проводимой хирургической процедурой. Впоследствии были продемонстрированы преимущества использования левой внутренней грудной артерии. Лучшие показатели долгосрочной проходимости и улучшенная поздняя выживаемость были достигнуты при использовании левой внутренней грудной артерии, чем при использовании трансплантации подкожной вены.
С 1986 года левая внутренняя грудная артерия используется в более чем в 90% процедур коронарного шунтирования. Реже используется правая внутренняя грудная артерия. Трансплантаты лучевой артерии имеют примерно такую же 1-летнюю степень проходимости, что и трансплантация подкожной вены.
Использование этих методов как вызывает обеспокоенность по поводу возможного нарушения заживления стернотомии и инфекции, но это может быть рассмотрено, если риск не использования обоих сосудов превышает риск инфицирования 2,5% (например, если у пациента нет хороших венозных каналов) и не достаточно для необходимого количества обходных участков приземления). Большинство операций коронарного шунтирования заключаются в размещении одного или нескольких трансплантатов подкожной вены в дополнение к использованию левой внутренней грудной артерии.
Показания к назначению делятся на три класса.
Показания класса I следующие:
Показания класса II следующие:
Показания класса III следующие:
Ожидаемая польза от операции должна быть сопоставлена с осложнениями и смертностью. Совершенствование оперативных методов и технологий позволило хирургическое лечение более сложных случаев.
Ранние исследования, сравнивающие АКШ с коронарным вмешательством при многососудистом заболевании, показали, что две стратегии имели одинаковую смертность, но существует повышенная потребность в повторных процедурах в ангиопластике и голых металлических стентах. Отдельные исследования продемонстрировали улучшение смертности в диабетических подгруппах, которые подвергаются хирургической реваскуляризации, несмотря на то, что эти результаты не были универсальными.
До широкого использования стентов с лекарственным покрытием основные преимущества коронарного вмешательства по сравнению с чрескожным коронарным вмешательством включали более низкую частоту повторных процедур, больший успех при хронически закупоренных коронарных артериях и защиту всего сосуда, ближайшего к дистальному анастомозу. трансплантат молочной железы. Основным недостатком коронарного шунтирования является более высокий уровень авансовых рисков и осложнений.
Стенты с лекарственным покрытием имеют улучшенные результаты ЧКВ, особенно в отношении повторной реваскуляризации, и есть надежда, что уменьшение рестеноза с помощью стентов с лекарственным покрытием уменьшит необходимость повторных процедур у пациентов с многососудистым заболеванием, которое лечилось ЧКВ.
Достижения в коронарном шунтировании позволили хирургам избежать необходимости выполнять срединную стернотомию, тем самым уменьшая боль и респираторные осложнения и предотвращая большой рубец, связанный с этим разрезом. Минимально инвазивная АКШ включает в себя хирургические методы, которые позволяют получить доступ к сердцу через небольшие торакотомические разрезы с помощью эндоскопической роботизированной хирургии с использованием компьютерной системы телеманипуляции.
Перед выполнением коронарного шунтирования клинические врачи должны тщательно изучить историю болезни пациента на наличие факторов, которые могут привести к осложнениям, в том числе следующие:
Недавно перенесенный инфаркт миокарда
Предшествующая кардиохирургическая операция
Условия, которые могу привести к кровотечению
Цереброваскулярное заболевание, в том числе шумы над сонной артерией и транзиторная ишемическая атака
Нарушения электролитного обмена, которые могут предрасполагать больного к дисритмии
Инфекционные процессы, в том числе инфекцию мочевыводящих путей и др.
Хроническая обструктивная болезнь легких (ХОБЛ) или инфекции.
Стандартные предоперационные исследования могут включать в себя:
Общий анализ крови
Исследование уровня креатинина и электролитов (аномалии обсуждаются и корректируются с анестезиологом)
Функциональные пробы печени
Тест на метициллинрезистентный золотистый стафилококк
Рентгенография грудной клетки
Эхокардиография или вентрикулография (для оценки функции левого желудочка)
Коронарная ангиография (для определения степени и местоположения ИБС)
Модели риска для прогнозирования 30-дневной смертности после изолированного коронарного шунтирования является активной областью исследования. Модели риска являются наиболее часто используемыми предикторами в кардиохирургии.
Общие переменные в моделях учитывают возраст пациента, перенесенный инфаркт миокарда, заболевание периферических сосудов, почечную недостаточность, гемодинамическое состояние. Дисперсии объясняется восемью наиболее важными переменными, которые включают возраст, степень хирургического вмешательства, состояние после операции, уровень креатинина, диализ, шок, хроническое заболевание легких.
Целью премедикации является минимизация потребности кислорода в миокарде за счет снижения частоты сердечных сокращений и системного артериального давления, а также улучшения кровотока в миокарде с помощью применения вазодилататоров.
Лекарственные препараты, которые следует принимать до момента операции, следующие:
Бета-блокаторы, блокаторы кальциевых каналов и нитраты
Перед операцией используются препараты:
Темазепам сразу перед операцией
Транексамовая кислота (1 г болюса до хирургического разреза с последующей инфузией 400 мг / час во время операции) может использоваться для уменьшения количества послеоперационных кровотечений из средостения и количества используемых продуктов крови (т.е. эритроциты и свежезамороженная плазма).
Кардиохирургическая операция обычно выполняется под общим эндотрахеальным наркозом.
В редких случаях используются следующие два вида нейроаксиальной блокады (действует на спинной мозг):
Интратекальная инфузия опиоидов
Торакальная эпидуральная анестезия (как правило низкодозированное местное введение анестетика / инфузия опиоидов)
В дополнение к обычному анестезиологическому мониторингу (ЭКГ, пульсоксиметрия, температура носоглотки, мочеиспускание, газовый анализ), особые требования к мониторингу при кардиохирургии включают в себя следующее:
Инвазивное измерение кровяного давления
Центральный венозный доступ
Мониторинг оксигенации головного мозга
Мониторинг давления в легочной артерии
Участки, в которых проводится коронарное шунтирование, включают в себя следующие:
Левая внутренняя грудная артерия
Правая внутренняя грудная артерия
Правая желудочно-сальниковая артерия
Нижняя эпигастральная артерия
Короткая подкожная вена
Вены верхних конечностей
Шунтирование коронарной артерии сопряжено с риском осложнений и смертности и, следовательно, не считается целесообразным к назначению для лиц, не имеющих симптомов, у которых имеется низкий риск инфаркта миокарда. Больные, которым коронарное шунтирование принесет незначительную пользу от также исключаются.
АКШ выполняется у пожилых больных для облегчения симптомов. Несмотря на то, что пожилой возраст не является противопоказанием, АКШ следует с осторожностью назначать у пожилых людей, в особенности старше 85 лет. Такие лица также чаще испытывают осложнения во время и после операции после АКШ. Междисциплинарный подход в работе врачей, который делает акцент на совместном принятии решений для больных со сложным заболеванием коронарной артерии, необходим для того, чтобы предложить больному наилучшие шансы на успешную стратегию реваскуляризации.
У больных с многососудистой коронарной болезнью коронарное шунтирование, по сравнению с чрескожным коронарным вмешательством, приводит к уменьшению смертности в долгосрочной перспективе и случаев инфаркта миокарда, а также к снижению необходимости повторных реваскуляризаций (вне зависимости от того, имеются ли у пациентов диабет).
В мета-анализе из 8-ми рандомизированных исследований, включавших в общей сложности 3612 взрослых больных, страдающих диабетом и ишемической болезнью сердца, лечение с помощью АКШ значительно понизило риск смертности от всех причин на 33% в течение 5 лет по сравнению с ЧКВ.
- отсутствие жизнеспособного гибернирующего миокарда по данным стресс-методов обследования;
- невозможность улучшить функцию ЛЖ методом резекции аневризмы и коррекции митрального клапана;
- фракция выброса ЛЖ менее 30% и конечное диастолическое давление ЛЖ более 25 мм рт.ст. с тяжелой легочной гипертензией.
Наджелудочковая экстрасистолия может носить вполне доброкачественный характер и не всегда требует лечения. При возможности устраняют этиологический фактор наджелудочковой экстрасистолии.
Лечение наджелудочковых тахикардий преследует две основные цели — купирование пароксизма наджелудочковой тахикардии и предупреждение возникновения последующих пароксизмов.
Видео о спа-отеле Smetana Vysehrad, Чехия


Внимание!
Диагностирует и назначает лечение только врач при очной консультации пациента.
Новости медицины и статьи о лечении рака и профилактике болезней взрослых и детей.
Зарубежные клиники и госпитали — лечение опухолей и реабилитация за границей.
При использовании материалов сайта — активная ссылка обязательна.
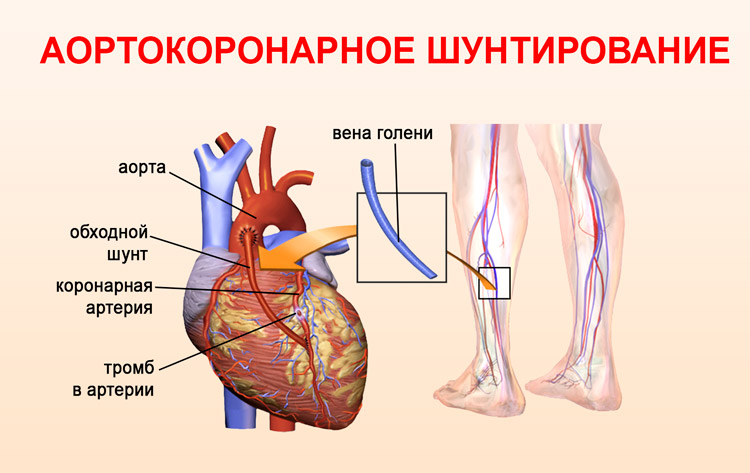
Операционное шунтирование сосудов сердца обеспечивает приток крови к миокарду, за счет создания анастомозов. Искусственных путей кровоснабжения из донорского материала пациента.
Такой метод позволяет возобновить снабжение сердца кислородом, нарушенное из-за уменьшения просвета коронарных сосудов.
Аортокоронарное шунтирование сосудов сердца проводится при следующих патологических изменениях:
- закупорка венечной артерии левого отдела;
- непроходимость коронарных артерий приближается к 70% или превышает это значение;
- стеноз более чем двух коронарных артерий, сопровождающийся острыми приступами стенокардии.
- стенокардия третьего и четвертого функционального класса, невосприимчивая к консервативному лечению;
- коронарный синдром в острой форме с угрозой инфаркта миокарда;
- инфаркт миокарда в острой форме не позже чем через 6 часов после развития некупирующегося болевого синдрома;
- не отягощенная болевым синдромом ишемия, установленная в результате суточного контроля АД и ЭКГ по Холтеру;
- пониженная переносимость нагрузок, установленная в результате проб по тредмил-тесту и велоэргометрии;
- порок сердца, осложненный ишемией миокарда.
Поводом для назначения АКШ являются ситуации, при которых чрезкожный доступ осуществить невозможно, а ангиопластика и стентирование не приносят результата.
Операция на сердце назначается врачом только после комплексного состояния пациента. При котором устанавливаются: степень поражения органа, хронические болезни, возможные риски и т.д.
Обязательно учитывается состояние больного в момент определения необходимости хирургического вмешательства.
Препятствием к проведению шунтирования могут стать следующие состояния:
Со стороны сердца
Общие противопоказания
- поражение большей части коронарных артерий;
- снижение функциональности левого желудочка ниже 30% в результате рубцовых изменений;
- выраженная сердечная недостаточность
- неудовлетворительное состояние организма из-за сопутствующих заболеваний;
- хронические заболевания легких;
- наличие злокачественных опухолей.
Шунтирование сердца что это такое?
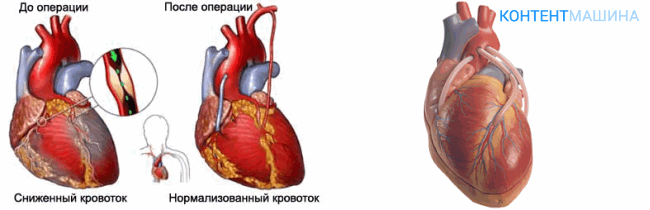
Суть метода заключается в том, что благодаря шунту создается обходной путь, обеспечивающий свободный ток крови от аорты к артерии, минуя закупоренную часть.
Для этой цели используют донорский материал самого пациента: грудная артерия, лучевая артерия или большая подкожная бедренная вена.
Наилучший вариант – грудная артерия, поскольку она минимально подвержена атеросклерозу.
Шунтирование сосудов сердца может быть одиночным и множественным, исходя из количества непроходимых коронарных сосудов.
ВНИМАНИЕ! Существуют альтернативные способы коррекции состояния закупоренных сосудов. К ним относятся медикаментозная терапия, коронарная ангиопластика и стентирование.
Подготовка к операции зависит от срочности ее назначения, т. е. от того плановая она или экстренная). После инфаркта миокарда в экстренном порядке проводят коронарографию, при необходимости расширяя ее до стентирования или АКШ.
В этом случае ограничиваются минимальными необходимыми анализами: определением группы крови, факторами свертываемости и ЭКГ в динамике.
Если операция готовится в плановом порядке, то пациента направляют на комплексное обследование:
- ЭКГ;
- УЗИ сердца;
- общий анализ крови и мочи;
- рентген органов грудной клетки;
- коронароангиография;
- маркеры гепатита и ВИЧ;
- реакция Вассермана;
- коагулограмма.
Большинство анализов сдаются в амбулаторном порядке. В стационар пациента направляют за неделю до операции.
С этого момента подготовку к операции курируют врачи, также обучая больного специальной технике дыхания, которая пригодится после хирургического вмешательства.
Крайний прием пищи разрешен за день до операции. Употреблять жидкость позднее, чем за день до процедуры также запрещено.
После последнего приема пищи больной принимает последнюю дозу лекарственных препаратов.
Утром перед операцией пациенту ставят очистительную клизму, моют, а также бреют грудь и ту часть тела, откуда будут иссекать трансплантаты для шунтов.
ВНИМАНИЕ! К подготовительному этапу относится также подпись документов.
Операцию проводят под общим наркозом. Длительность процедуры колеблется от 3 до 6 часов.
Это зависит от сложности каждого случая и количества подводимых шунтов.
Доступ к сердцу получают в результате стернотомии —рассечения грудины или посредством мини-разреза в межреберной впадине левой проекции сердца.
После подведения шунтов грудные кости фиксируются металлическими скобами, а ткани сшиваются.
Кровянистые выделения из полости перикарда выводятся через дренажную систему.
Различают три вида аортокоронарного шунтирования:
- С подключением пациента к установке искусственного кровообращения АИК и контролируемой остановкой сердца пациента — оперируют на открытом сердце.
- Без подключения к аппарату искусственного кровообращения. Этот метод позволяет снизить риски послеоперационных осложнений и сократить время проведения операции. Но при этом технически такая операция на открытом сердце гораздо сложнее.
- С помощью мининвазивного доступа — без или подключением к АИК. Метод появился недавно и применяется лишь в некоторых клиниках. Имеет преимущества в виде минимального риска развития осложнений и краткого реабилитационного периода.
Осложнения при шунтировании сосудов сердца делят на специфические и неспецифические.
К неспецифическим относятся риски, связанные с любой операцией.
К специфическим относятся осложнения такие как:
- сердечный приступ;
- воспалительный процесс внешнего листка околосердечной сумки;
- сбои в работе миокарда и голодание тканей в результате недостаточного снабжения кровью;
- аритмии различных форм;
- инфекционные поражения плевры и травмы;
- инсульт.
Реабилитация проходит в несколько этапов.
Через 10 дней после шунтирования затягивается шов, а через полгода заживает костный каркас грудины.
На первом этапе послеоперационной реабилитации пациент должен придерживаться диеты, регулярно выполнять дыхательную гимнастику.
Чтобы избежать застоя крови в легких, и практиковать умеренные физические —гимнастика в положении лежа и ходьба.
Заниматься лечебной физической гимнастикой и принимать лекарственные средства, прописанные лечащим врачом.
После выписки пациент должен выполнять лечебную физическую гимнастику, чтобы укрепить сердечно-сосудистую систему.
Настоятельно рекомендуется отказаться от вредных привычек — никотина и алкоголя. Исключить из рациона жирное, жареное, острое и соленое.
Ввести в меню овощи и фрукты, кисломолочные продукты, постное мясо и постную рыбу.
При условии соблюдения врачебных предписаний прогнозы после хирургического вмешательства положительны.
Летальные случаи не превышают 5% от общего количества операций.
В среднем, если АКШ прошло успешно, пациенты живут после операции более десяти лет.








