Инфаркт пневмония – воспаление, возникающее после стойкого локального нарушения кровообращения в легочной ткани.
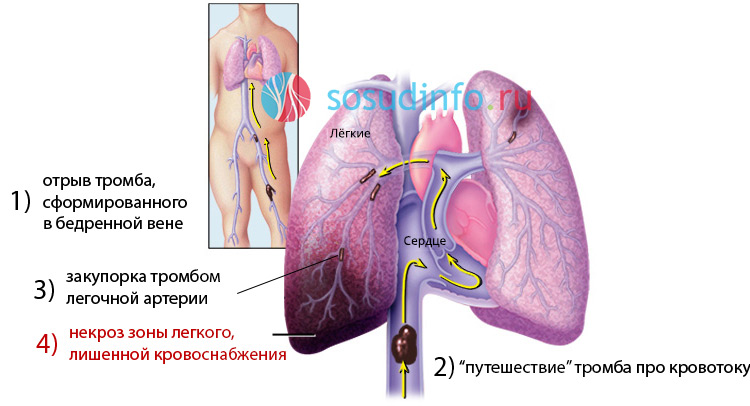
Основной причиной является тромбоэмболия ветвей легочной артерии. При массивном распространении часто приводит к моментальной смерти, однако поражение мелких ветвей вызывает только локальные инфаркты легочной паренхимы.
Инфаркт легкого с последующим воспалением
Существует целый ряд патологических состояний, которые вызывают развитие тромбов в правых отделах сердца. К основным относят:
- пороки сердца;
- правожелудочковую сердечную недостаточность;
- варикозную болезнь, расширение вен малого таза и нижних конечностей;
- флебиты и тромбофлебит.
Лечение основной патологии не всегда приводит к желаемому результату. При наличии сопутствующих отягощающих факторов, вероятность развития инфаркта легкого и последующей пневмонии увеличивается в несколько раз:
- гипо- и адинамия;
- избыточная масса тела;
- прием гормональных препаратов (эстрогенов);
- хроническая венозная недостаточность;
- гиперкоагуляция;
- системные заболевания.
Однако, отрыв тромбов происходит далеко не у каждого пациента. Выделяют провоцирующие условия, которые вызывают тромбоэмболию:
- полостные операции;
- длительное пребывание в горизонтальном положении — в условиях реанимации, после тяжелых травм, ожогов, в старческом возрасте;
- мерцательная аритмия;
- переломы трубчатых костей;
- недостаточность кровообращения.
В результате, небольшие составляющие тромбов отрываются и оседают в мелких сосудах легочной артерии, вызывая ее полную облитерацию. Нарушение поступления артериальной крови служит причиной инфаркта части легкого.
В отличие от ателектаза, где закрывается проходимость бронха, а легочная паренхима продолжает активно кровоснабжаться, в области инфаркта отмечается полное отсутствие кровотока. Инфицирование данного участка патогенными или условно-патогенными микроорганизмами вызывает инфарктную пневмонию.
Симптомы и диагностика осложнения
Инфаркт легкого проявляется резкой болью в груди. Кашель при этом сухой, сопровождается выраженой одышкаой. Через какое-то время может появиться мокрота с прожилками крови. Развитие инфекционного процесса, пневмонии, будет сопровождаться лихорадкой, тахикардией, слабостью. Даже небольшая субфебрильная температура у больного с выраженными проявлениями сердечной недостаточности должна вызывать беспокойство, так как это может быть единственным симптомом поражения легочной ткани.
При перкуссии отмечается притупление звука над площадью поражения и мелкопузырчатые хрипы при аускультации. Присоединение сухого плеврита будет давать симптом «шум трения плевры».
На рентгене прослеживается характерное треугольное затемнение с основанием к периферии легкого в средних и базальных сегментах. Однако, выраженный венозный застой и отек паренхимы могут сглаживать рентгенологические проявления.
При стертой инструментальной и клинической симптоматике бывает трудно дифференцировать тромбоэмболию легочной артерии и инфаркт миокарда. Такое понятие, как постинфарктный синдром также может включать воспалительные изменения легких и плевры. Основным является тщательное наблюдение за динамикой ЭКГ.
Пневмония после инфаркта миокарда характеризуется следующими проявлениями:
- возникает через 2 недели после приступа;
- кашель сухой или с выделением умеренного количества мокроты;
- кровохарканье;
- атипичные возбудители;
- плеврит сухой, серозный или геморрагический.
В общем анализе крови не будет выраженных и каких-либо типичных проявлений, по которым можно отличить пневмонию после инфаркта легкого и инфаркта миокарда.
Лечение постинфарктного воспаления легких
Если причина пневмонии после инфаркта легкого в тромботических осложнениях, лечение начинают с антикоагулянтов и фибринолитических средств.
Симптоматическое лечение направлено на уменьшение боли. Для этого применяют наркотические и ненаркотические анальгетики.
Этиотропная терапия пневмонии предполагает назначение антибиотиков в зависимости от чувствительности возбудителя.
Принцип лечения состояний после перенесенного инфаркта миокарда состоит в применении стероидных гормонов, что способствует быстрому улучшению общего состояния. Если имеются противопоказания к кортикостероидам, ограничиваются приемом аспирина.
Последствия перенесенной болезни
Грозным осложнением, ухудшающим прогноз, является абсцесс легкого. Симптомами развивающегося массивного некроза являются резкое повышение температуры, мокрота гнойного характера большого объема. Лечение в такой ситуации состоит из комбинации антибактериальных препаратов и противовоспалительных средств.
Наиболее эффективным является профилактика тромбоэмболии, включающая в себя:
- контроль за состоянием периферических вен – регулярное проведение УЗДГ вен нижних конечностей, осмотр флебологом, прием антикоагулянтов и антиагрегантов при необходимости;
- исключение заболеваний сердечной системы – ревмокардита, эндокардита, пороков, аритмии, инфаркта миокарда;
- ношение компрессионного трикотажа во время любых оперативных вмешательств и в течение недели в послеоперационном периоде;
- по возможности ранняя активизация лежачих пациентов.
Последствия и исход инфаркта легкого зависит от калибра пораженного сосуда, функциональных сил организма и своевременности оказанного лечения.
Инфаркт легкого появляется непосредственно по причине ранее сформировавшегося сосудистого паралича. В большинстве случаев сопровождается кровоизлиянием из бронхиальных артерий в ткани легких. В результате образуются тромбы в сосудах, и вызывает формирование инфаркт легкого.
Происходит это следующим образом: тромбы препятствуют нормальному кровообращению, вследствие чего создается высокое давление и происходит кровоизлияние в легкое — ишемия. Такой оборот событий может дать осложнения и спровоцировать возникновение пневмонии.
Основные причины инфаркта легкого:
 Основная причина инфаркта легкого — закупорка легочной артерии тромбом
Основная причина инфаркта легкого — закупорка легочной артерии тромбом
- Вирусные инфекции.
- Различные опухоли.
- Общие бактериальные заражения организма.
- Травмы костей.
- Повышенная способность свёртывания — гиперкоагуляция крови.
- Воспалительные процессы.
- Полицетимия — увеличение числа эритроцитов.
- Малокровие.
- Сильные ожоги.
- Физиологические поражения сердечной мышцы.
- Инфекционная почечная патология.
- Эндокардит сердца.
Появление тромбов в легочных сосудах доводит к ишемии легкого. В связи с этим нарушается пропускаемость в сосудах, пораженный участок наполняется кровью. Это может стать причиной перегрузки правых сердечных камер.
В последствии нарушения кровообращения появляется гипертензия. Поврежденный отдел обретает бардовый цвет, стает более плотный и выглядит несколько выше незатронутой ткани. Плевральные листки становятся мутными, в плевральной полость собирается воспалительная жидкость.
Прогрессирование патологии повышается в связи с возникновением флотирующих пробок у больных. Недостаток насыщения кислородом легочных сосудов подвергаются мутации, а в будущем — к некрозу.
Физиологические воздействия, как причины развития:
- Химиотерапевтические процессы;
- Хирургические вмешательства;
- Употребление медикаментов, стимулирующих кровное свёртывание;
- Преждевременная послеродовая фаза;
- Ожирение;
- Продолжительная неподвижность;
- Долговременная гормонотерапия.
Степень тяжести инфаркта легкого напрямую зависит размеров поврежденных тканей и общего состояния организма. При малых ее размерах, симптомы инфаркта легких могут не проявляться и выявить болезнь возможно путем рентгенодиагностики. Но со временем они могут скрыться не зависимо, спустя некоторое время. И также случайным образом может быть выявлен.
Признаки резкой обтюрации сосудов легкого могут оказаться основными симптомами болезни. Заболевание определяется внезапным проявлением, с возникновением резкой боли в грудном отделе и тяжелой одышки. Болевое сопровождение предупреждает о наличии ишемии.
 Внезапная резкая боль в груди
Внезапная резкая боль в груди
По характеру кашля если он с сухого переходит в мокрый. В последствии наблюдается выделение кровяной жидкости, пенистой концентрации с неприятным цветом. Это является приметой формы болезни, сопровождающийся кровоизлиянием. Его причина скорей всего — закупорка сосуда и попадание крови в ткани органа.
Ишемия зачастую образует инфаркт легкого. Этот факт может быть вызван нарушением циркуляции крови по кровеносным сосудам миокарда. Среди вышеперечисленных симптомов инфаркта можно обозначить: учащенное поверхностное дыхание, нарушенный пульс у человека, чувство прохлады, лихорадку, изменение цвета кожи, синюшность.
Исход и последствия
Инфаркт легкого — опасная болезнь, которая может повлечь за собой кучу неприятных последствий и тяжелых осложнений. Какой может быть исход и последствия после инфаркта легкого.
На протяжении недели, после инфаркта, не отрицается возможность развития постинфарктной пневмонии. Пациент чувствует дискомфорт в горле. Возникает мокрый кашель с незначительным количеством мокроты, а также наблюдается кровохарканье. Беспокоят постоянные боли в грудной области.
Гнойный плеврит — как следствие заражения легочной полости. Зачастую это заболевание служит как усугубление пневмонии или инфаркта. У страдающих от этого недуга может появиться возбужденность, чувство холода, учащённое сердцебиение, одышка, синюшность кожи, обильное потоотделение.
Постинфарктное распространение гноя в легочной ткани протекает в недолгий срок после инфаркта легкого. В результате отмирания и заражения тканей поврежденного участка, появляется полость. А скопления гноя попадает в полость легкого, вызывая эмпиему.
Внезапный пневмоторакс чаще всего может образовываться при попадании кислорода в полость легкого. У человека возникает острая боль в груди, учащается пульс, чувство страха. Болеющие вынужденны принимать позы, при которых становиться значительно легче. При этом есть риск к повторному созреванию.
После перенесения инфаркта, возникают шрамы на легком. Они могут быть разных размеров, от чего зависит внешний вид патологии. Если не пройти курс лечения, то она может сформироваться в легочную недостаточность.
Легочное кровоизлияние характерно отложением черной крови с испусканием влаги, комков крови. Кишечный кровоток может закончиться летальным исходом. При начальных проявлениях кровотечения, пострадавшему нужна неотложная госпитализация. В таких случаях кровь, непрерывно попадает в дыхательные пути, ее необходимо отхаркивать. Самым серьезным ухудшением такого кровотечения является асфиксия. В клинике выявляют его происхождение и проводят надлежащие мероприятия.
Разрыв аорты создает сильную боль, жгучего характера в области груди и резкое снижение давления в артериях и прочих сосудах. Если своевременно не обратиться к врачу, это может привести к тотальным последствиям и исходу.
Гангрена легких — инфекционный процесс гниения в легочной ткани, при вмешательстве бактерий. Первые признаки гангрены легких является неприятный запах в ротовой полости. Также возможен летальный исход, если вовремя не госпитализировать больного.
Диагностика
Чтобы начать лечение инфаркта легкого, необходимо подтвердить его диагноз. В этом случае действие специалистов заключается в осуществлении детального осмотра пациента и лабораторного исследования.
Существует несколько методов диагностики. К основным, можно отнести — рентгенограмму, которая показывает повреждение, в виде клинообразной формы, основание которой направлено к окраине, а верхняя острая часть — к корню. Вспомогательными способами являются: электрокардиограмма, компьютерная томография и МРТ.
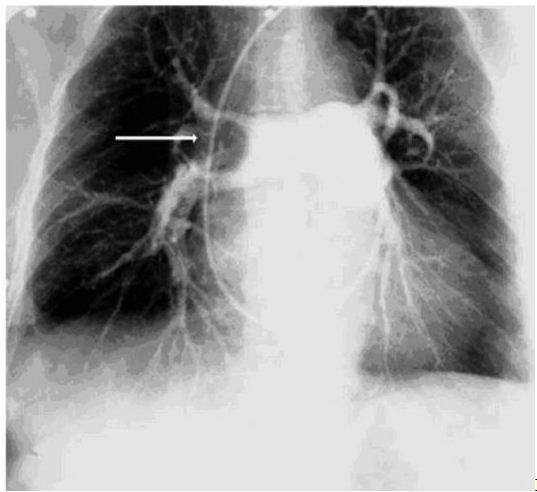 Инфаркт легкого на рентгене
Инфаркт легкого на рентгене
Инфаркт легкого лечится не быстро. Заболевшему придется принять множество медицинских препаратов. И пройти курс обследования.
В первую очередь больному прописывают прием группы лекарств вызывающих разрушение образовавшихся нитей. Не рекомендуется употребление этих препаратов особам, перенесшим недавний инсульт, а также болеющим диатезом и беременным. В сложном случае делают операцию — тромбэктомию.
Препараты при инфаркте легких:
- Больным также назначают антикоагулянты, — группу медикаментов, препятствующие увеличению тромбов и затормаживающие их появление. Эти лекарства стабилизируют работу легочных капилляров.
- Наркотические обезболивающие используют при сильной боли. Они повышают болевой порок, стабилизируя кровообращение. Обычные анальгетики принимают при возникновении боли при дыхании и кашле. При прогрессировании легочного кровоизлияния выписывают препараты кальция.
- После нормализации общего самочувствия больного приступают к антибактериальному лечению.
- Антибиотики применяют при предупреждении воспаления легких и возникновения гнойных реакций.
- Обычно пользуются лекарствами, действующими в целом на организм.
- При гипертонии рекомендуют — Фуросемид. Препарат используют внутривенно, гарантируя рекомбинацию крови и стабилизацию ее количества в легких.
Профилактика
Для предотвращения формирования инфаркта легкого, необходимо утилизировать заболевания и факторы, способствующие появлению тромбов в легочных сосудах.
Главной задачей профилактических процедур — это борьба с застоем крови, с целью предупреждения тромбоза вен. Для устранения тромбоза с воспалением венозных стенок, советуют пользоваться антикоагулянтами, в особенности пациентам с миокардом.
Больным, находившимся в тяжелой стадии инфаркта, рекомендуют массаж ног, оказывающий лечебно-профилактический эффект.
Инфаркт легкого
Этиология и патогенез инфаркта легкого
Этиология, патогенез. В основе заболевания лежит чаще всего тромбоз вен большого круга кровообращения (нижних конечностей, малого таза, подвздошных, нижней полой вены и т. д. ), значительно реже -тромбоз правых полостей сердца. К развитию периферических флеботромбозов предрасполагают хирургические вмешательства, послеродовой период, хроническая сердечная недостаточность, переломы длинных трубчатых костей, злокачественные опухоли, длительная иммобилизация (в частности, постельный режим). К тромбозам сосудов легких ведут застой и замедление кровотока в легких, стабильная легочная гипертензия, легочный васкулит. Обтурация сосуда сопровождается рефлекторным спазмом в системе легочных артерий, что ведет к острой легочной гипертонии и перезрузке правых отделов сердца. Возникают нарушение диффузии и артериальная гипоксемия, которая усугубляется шунтированием недоокисленной крови через артериовенозные анастомозы в легких и межсистемные анастомозы.
Инфаркт легкого чаще возникает на фоне уже имеющегося венозного застоя и носит обычно геморрагический характер за счет излияния из бронхиальных артерий в легочную ткань крови, притекающей по межсистемным анастомозам, а также обратного тока крови из легочных вен. Инфаркт легкого формируется через сутки после обтурации легочного сосуда; полное его развитие заканчивается к 7-м суткам. В ряде случаев эмболия сосуда может привести к развитию неполного инфаркта в форме очаговой апоплексии легкого и не сопровождается необратимой деструкцией легочной ткани. Инфицирование инфаркта легкого ведет к развитию перифокальных пневмоний (бактериальных, кандидозных) нередко с абсцедировани-ем; при суб плевральном расположении инфаркта возникает фибринозный или чаще геморрагический плеврит.
Симптомы инфаркта легкого
Симптомы, течение определяются калибром, локализацией и числом обтурированных сосудов, состоянием компенсаторных механизмов, исходной патологией легких и сердца. Самые частые признаки: внезапно возникшая одышка (или внезапно усилившаяся); боль в груди; бледность с пепельным оттенком кожи, реже цианоз; тахикардия, возможны нарушения сердечного ритма в форме экстрасистолии, реже мерцательной аритмии; артериальная гипотензия вплоть до коллапса; симптомы гипоксии миокарда; це вебральные расстройства (психомоторное возбуждение, явления отека мозга, очаговые поражения мозга, связанные с кровоизлияниями, полиневрит); повышение температуры тела; кашель со слизистой или кровянистой мокротой; кровохарканье; притупление перкуторного звука; ослабленное дыхание, шум трения плевры и мелкопузырчатые влажные хрипы на ограниченном участке; односторонний экссудативный плеврит при наличии периферического флеботромбоза, легочно- левральная боль в грудной клетке. Изредка наблюдается абдоминальный синдром, проявляющийся острой болью в правом подреберье, парезом кишечника, псевдоположительными симптомами Щеткина, Ортнера, Пастернацкого, лейкоцитозом, упорной икотой, рвотой, дисграфией, жидким стулом (синдром обусловлен поражением диафрагмальной плевры). Признаки острой легочной гипертензии и перегрузки правых отделов сердца (усиление сердечного толчка, смещение кнаружи правой границы сердца, пульсация во втором межреберье слева, акцент и расщепление II тона, систолический шум на легочной артерии, признаки правожелудочковой недостаточности) наблюдаются лишь при обтурации крупных стволов легочной артерии.
Возможны разнообразные сочетания приведенных признаков, различная степень их выраженности, что делает диагноз ТЭЛА и инфаркта легкого подчас трудным. Постановке диагноза помогают: выявление на ЭКГ признаков острой перегрузки правых отделов сердца; рентгенологическое исследование, при котором определяется односторонний парез диафрагмы, расширение корня легкого, очаговое уплотнение любой формы, затушеванность части легочного поля (чаще в области костно- диафрагмального синуса), асимметричность тени и суб плевральное ее расположение, наличие выпота без контура. Решающую роль в диагностике ТЭЛА играют радиоизотопное сканирование легких, селективная ангиопупьмоногра-фия. Прогноз зависит от основного заболевания, величины инфаркта.
Лечение инфаркта легкого
Лечение. При подозрении на ТЭЛА немедленно вводят гепарин (15 000-20 000 ЕД), эуфиллин (10 мл 2,4% раствора в/в); показана экстренная госпитализация. При уверенности в диагнозе применяют фибринолитические средства (стрептокиназа, фибринолизин) в сочетании с гепарином. Лечение гепарином продолжают в течение 7-10 дней с последующей заменой непрямыми антикоагулянтами. Наряду с этим используют эуфиллин, еополиглюкин, антибиотики.

