При заболевании гипертрофическая кардиомиопатия происходит утолщение стенок сердца, объем перекачиваемой крови уменьшается. Больной часто не замечает никаких симптомов или чувствует небольшую слабость, головокружение. Однако гипертрофия сердечной мышцы очень опасна, ведь она может привести к внезапной остановке сердца.
Гипертрофическая кардиомиопатия – что это такое
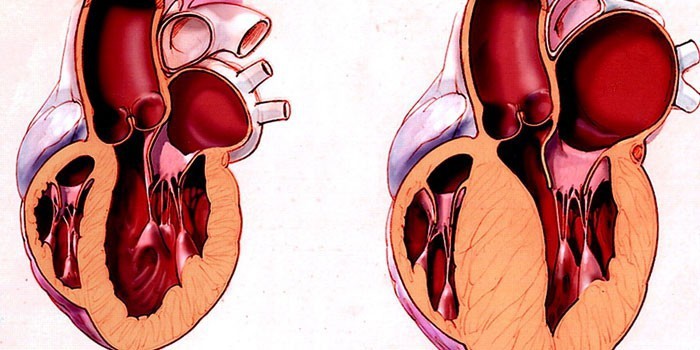
Эта патология сердца в большинстве случаев поражает мышцы левого желудочка и намного реже правого. Мышечный субаортальный стеноз, или гипертрофическая кардиомиопатия – это тяжелое сердечно-сосудистое заболевание, при котором происходит утолщение, фиброз миокарда с уменьшением межжелудочкового пространства. По МКБ присвоен код 142. От патологии чаще страдают мужчины в возрасте от 20 до 50 лет.


Во время болезни нарушается диастолическая функция, происходит дистрофия стенок миокарда. 50% пациентов не удается спасти. Некоторым помогают лекарственные препараты, а остальные должны пройти через сложную операцию по удалению гипертрофированной или утолщенной ткани. Существует несколько форм болезни:
- Симметричная. Может характеризоваться одновременным разрастанием миокарда. Разновидность этой формы – концентрическая, когда увеличение располагается по кругу.
- Асимметричная. Утолщение стенок происходит неравномерно, в большинстве случаев в межжелудочковой перегородке (МЖП), верхней, нижней или средней части. Задняя стенка не изменяется.
Причины гипертрофической кардиомиопатии
В числе причин ГКМП врачи называют семейный наследственный фактор. Дефектные гены, полученные по наследству, могут кодировать синтез сократительного белка миокарда. Есть вероятность мутирования генов из-за внешнего воздействия. Другими возможными причинами гипертрофической кардиомиопатии являются:
- гипертонические нарушения;
- заболевания в легких;
- ишемическая болезнь;
- сильный стресс;
- бивентрикулярная сердечная недостаточность;
- нарушение ритма;
- чрезмерные физические нагрузки;
- возраст после 20 лет.


Гипертрофическая кардиомиопатия у детей
По утверждению врачей, первичная гипертрофическая кардиомиопатия у детей возникает из-за врожденного дефекта. В других случаях заболевание развивается, когда мать во время вынашивания ребенка перенесла тяжелую инфекцию, подвергалась облучению, курила, употребляла алкогольные напитки. Ранняя диагностика в роддоме позволяет определить поражение у ребенка в первые дни после рождения.

Гипертрофическая кардиомиопатия – симптомы
Разновидность заболевания влияет на симптомы гипертрофической кардиомиопатии. При необструктивной пациент не чувствует дискомфорта, потому что кровоток не нарушен. Эта форма считается бессимптомной. При обструктивном виде у больного проявляются симптомы кардиомиопатии:
- головокружение;
- одышка;
- высокий пульс;
- обморочное состояние;
- боль в грудной клетке;
- систолический шум;
- отек легких;
- артериальная гипотензия;
- боль в горле.
Пациенту, который знает, что такое гипертрофия сердца, хорошо известны проявления болезни. Эти признаки объясняются тем, что недуг не дает сердцу справляться с работой как прежде, органы человека плохо снабжаются кислородом. Если подобные симптомы дают о себе знать, нужно обратиться к кардиологу за консультацией.
Гипертрофическая кардиомиопатия – диагностика
Для того, чтобы выявить заболевание, недостаточно визуальных признаков. Требуется диагностика гипертрофической кардиомиопатии, которая проводится с помощью медицинских аппаратов. К таким методам обследование относятся:
- Рентгенография. На снимке видны контуры сердца, если они увеличены, то это может быть гипертрофия. Однако, когда гипертрофия миокарда развивается внутри органа, можно и не увидеть нарушение.
- МРТ или магниторезонансная томография. Помогает рассмотреть полости сердца в трехмерном изображении, увидеть толщину каждой из стенок, степень обструкции.
- ЭКГ дает представление о колебаниях сердечных ритмов человека. Правильно прочитать показания электрокардиограммы может врач, имеющий большой опыт в кардиологии.
- Эхокардиография или УЗИ сердца применяется чаще других методов, оно дает точное представление о размерах сердечных камер, клапанов, желудочков и перегородок.
- Фонокардиограмма помогает записать шумы, которые производят разные отделы органа и установить между ними взаимосвязь.
Самым простым способом диагностики остается биохимический развернутый анализ крови. По его результатам врач может судить об уровне сахара и холестерина. Есть еще и инвазивный метод, помогающий измерить давление в желудочках и предсердиях. В полость сердца вводят катетер со специальными датчиками. Способ применяют, когда нужно взять материал на исследование (биопсию).
Гипертрофическая кардиомиопатия – лечение
Лечение гипертрофической кардиомиопатии делится на медикаментозное и оперативное. Врач решает, к какому методу прибегнуть, в зависимости от тяжести болезни. К медицинским препаратам, которые облегчают состояние больного на начальной стадии относятся:
- бето-адреноблокаторы (пропранолол, метопролол, атенолол);
- препараты-антагонисты кальция;
- антикоагулянты от тромбоэмболии;
- средства от аритмии;
- диуретики;
- антибиотики для профилактики от инфекционного эндокардита.
Оперативное лечение показано пациентам, у которых заболевание во 2 и 3 фазе или при подтверждении диагноза асимметричная гипертрофия межжелудочковой перегородки. Кардиохирурги выполняют операции:
- Миоэктомию – удаление увеличенной мышечной ткани в межжелудочковой перегородке. Манипуляции проводятся на открытом сердце.
- Замену митрального клапана искусственным протезом.
- Этаноловую абляцию. Под контролем аппарата УЗИ делают прокол и вводят медицинский спирт, который истончает перегородку.
- Установку электростимулятора или дефибриллятора.
Кроме того, больной должен полностью пересмотреть свой образ жизни:
- Прекратить занятия спортом и исключить физические нагрузки.
- Перейти на строгую диету, ограничивающую употребление сахара и соли.
- Регулярно (2 раза в год) проходить врачебные обследования для предотвращения рецидивов болезни.

Гипертрофическая кардиомиопатия – средняя продолжительность жизни
Часто недуг развивается у молодых мужчин, которые не контролируют физические нагрузки и людей с ожирением. Без лечебной терапии и ограничения нагрузок прогноз будет печальным – кардиомиопатия сердца приводит к внезапной смерти. Смертность среди пациентов составляет примерно 2-4% за год. У некоторых больных гипертрофический вид переходит в дилатационный – наблюдается увеличение камеры левого желудочка. По статистике средняя продолжительность жизни при гипертрофической кардиомиопатии составляет 17 лет, а при тяжелой форме – не больше 3-5 лет.
Видео: гипертрофия сердца
Гипертрофическая кардиомиопатия — это генетически обусловленная болезнь сердца, при которой появляются такие признаки, как одышка при физической нагрузке, обморочные состояния, боль за грудиной или ощущение сильного сердцебиения у молодого и в целом здорового человека. Гипертрофическую кардиомиопатию можно распознать при проведении трансторакальной эхокардиографии и применить адекватное лечение.
Общая информация
Гипертрофическая кардиомиопатия является осложнением, которое может развиться в ходе ряда заболеваний.
Трудно однозначно определить единственную правильную массу сердца и его размер. Эти параметры являются различными и индивидуальными для каждого человека. Размер и масса сердца зависит от возраста и пола.
Гипертрофическая кардиомиопатия — заболевания миокарда, приводящие к возникновению симптомов сердечной недостаточности и сердечно-сосудистой системы. В случае гипертрофической кардиомиопатии анатомическая дисфункция в строении миокарда заключается в несимметричной гипертрофии его стенок. Как правило, это касается в наибольшей степени стенок левого желудочка и дефекта межжелудочковой перегородки. Перечисленные структурные элементы сердца становятся слишком толстыми, это происходит за счет генетически обусловленной мутацией белка, называемого миозин, или, реже, других структурных белков.
Помимо этого, сердечная мышца характеризуется неравномерным распределением волокон, что приводит к нарушению процесса диастолы, более медленному сокращению сердца. Наиболее серьезным из возникающих нарушений является сужение просвета путей оттока крови из левого желудочка сердца.
Гипертрофическая кардиомиопатия является результатом упомянутой выше генетической мутации структурных белков, а также мутации так называемых генов-модификаторов, которые определяют степени тяжести патологических изменений.

Артериальная гипертония, если ее не лечить или же лечить неправильно, является наиболее частой причиной гипертрофии миокарда (точнее — гипертрофии левого желудочка сердца). Патологически высокие значения артериального давления ведут к повышению нагрузки на сердце.
Это вызывает реакцию со стороны сердца — гипертрофию, т.е. утолщение стенки левого желудочка с сопровождающимся повышением сократительной способности (силы сокращения). Сердце ведет себя так, как и любая другая мышца.
Осложнениями такого процесса являются:
- диастолическая дисфункция левого желудочка — нарушение наполнения левого желудочка кровью во время диастолы миокарда;
- развитие ишемической болезни сердца.
Спорт и гипертрофия сердца
Интенсивные занятия спортом вызывают морфологические изменения в сердечной мышце, которые являются следствием длительной и интенсивной физической нагрузки.
У пациентов этой группы, как правило, можно наблюдать брадикардию (слишком свободную деятельность сердца) и гипертрофию левого желудочка миокарда с симметричной гипертрофией межжелудочковой перегородки, при сохранении нормальной функции диастолического расслабления. У людей, профессионально занимающихся спортом, можно наблюдать, что в состоянии покоя их пульс очень низкий и достигает примерно 40 ударов в минуту.
Это физиологические изменения, которые не требуют принятия какого-либо лечения.
Тяжесть гипертрофической кардиомиопатии определяет целый ряд факторов, кроме типа нарушения генома в области гена миозина и генов-модификаторов, ими являются факторы окружающей среды и образ жизни. Гипертрофическая кардиомиопатия может протекать полностью бессимптомно или привести к появлению ряда симптомов сердечной недостаточности, в том числе:
- одышка во время физической нагрузки;
- непереносимости физических усилий;
- боли за грудиной;
- обмороков;
- приступы сильного сердцебиения;
- головокружения;
- нарушения ритма сердца, в том числе фибрилляции желудочков;
- остановки сердца;
- отеки нижних конечностей.
Основным исследованием, позволяющим продемонстрировать структурных нарушений сердца, является эхокардиография. Во время исследования врач может оценить точные размеры стенок и полостей сердца, его сократительную и диастолическую работу. Нарушения наблюдаются при исследовании ЭКГ (патологические зубец или аритмия), а также при рентенографии грудной клетки (увеличенный силуэт сердца). Дисфункцию миокарда может распознать с помощью стетоскопа и наличия нерегулярного сердечного ритма.
Диагноз гипертрофическая кардиомиопатия ставится на основании полученных в этих исследованиях результатов. Ведется исключение других возможных причин развития симптомов сердечной недостаточности. Исключить, таким образом, следует такие нарушения как:
- первичная артериальная гипертензия;
- дефекты клапанов сердца;
- состояние после перенесенного инфаркта миокарда.
Это часто встречающиеся заболевания, поэтому дифференциальная диагностика имеет важное значение.
Факторами, усиливающими возникновение симптомов заболевания гипертрофическая кардиомиопатия, являются, интенсивная физическая нагрузка, и сопутствующие заболевания. Пациент может не ощущать никаких недомоганий и дожить до глубокой старости, а в другом случае может потребоваться пересадка сердца или интенсивная лекарственная терапия и спокойный режим жизни.
Возможные осложнения
Самым тяжелым из возможных последствий состояния гипертрофическая кардиомиопатия является смерть в раннем возрасте из-за внезапной остановки сердца. Есть некоторые неблагоприятные факторы, вызывающие рост риска возникновения внезапной остановки сердца, это:
- более ранние остановки сердца;
- возникновение нарушений ритма в виде камерной тахикардии;
- смертность в молодом возрасте, возникающая в семье;
- эпизоды потери сознания;
- снижение или резкое повышение артериального давления после физической нагрузки;
- сопутствующие заболевания, например, атеросклероз или сахарный диабет;
- стеноз устья левого желудочка сердца.
Гипертрофическая кардиомиопатия может быть уменьшена, когда у пациента правильно поставлен диагноз и лечение. Лечение гипертрофии миокарда зависит строго от формы заболевания и степени дисфункции миокарда. Включает в себя ограничение физической активности и постоянный врачебный контроль, до тех пор, пока не потребуется пересадка сердца (в запущенных случаях).

Кроме всего, применяется медикаментозное лечение, основная цель которой — ослабление заболеваний, связанных с сердечной недостаточностью. Существует ряд препаратов, которые вызывают уменьшение гипертрофии — к наиболее эффективным относятся АПФ-ингибиторы. Для достижения хороших эффектов необходимо тесно сотрудничать с лечащим врачом и соблюдать его рекомендации, не пренебрегая контрольными исследованиями. Это уменьшает симптомы гипертрофической кардиомиопатии и облегчает пациенту нормальное функционирование.
Прежде всего следует лечить причины гипертрофии, чтобы уменьшить нагрузку на сердце, например, артериальную гипертензию, нормализовать гормональные нарушения, а в некоторых случаях требуется и хирургическое вмешательство.
В случае нарушений ритма сердца и неэффективности лекарственной терапии применяются инвазивные процедуры, такие как установка искусственного водителя ритма сердца.

Гипертрофическая кардиомиопатия характеризуется увеличением массы и толщины стенок сердца. Теряется способность сердечной мышцы полноценно сокращаться из-за уменьшения нормальной растяжимости. В классических случаях эта патология развивается в левом желудочке и не сопровождается одновременным увеличением внутреннего объема сердца. Рост объема левого желудочка возникает как одно из осложнений кардиомиопатии.
Следует учесть, что гипертрофическая кардиомиопатия левого желудочка не является вторичной, возникающей в результате артериальной гипертензии или субаортального стеноза.
Характерной отличительной, но не обязательной особенностью заболевания считается асимметричность процесса гипертрофии перегородки. Она выражается в гипертрофированности верхнего участка межжелудочковой перегородки по отношению к толщине свободной стенки левого желудочка.
Специалисты различают отдельные формы гипертрофической кардиомиопатии. Критериями для классификации выступают место поражения и распространенность гипертрофии.
Причины возникновения:

Этиология заболевания окончательно не ясна. Одна из версий – генетическая предрасположенность к заболеванию. Она подтверждается в 35 — 60% историй болезни. Развитие патологии связывают с появлением дефектных кардиомиоцитов (клеток сердечной мышцы).
Важно! Обследование родственников больного, наиболее тесно связанных генетически с ним, то есть родных братьев и сестер, детей и родителей показало, что в 50% случаев они имели гипертрофические изменения перегородки без проявления симптомов.
Теория патогенеза гипертрофической кардиомиопатии основывается на компенсаторной гипертрофии миокарда. После нарушения функций белков «дефектных» миофибрилл повышенная нагрузка ложится на другие клетки, в которых и развивается гипертрофия. Диаметр компенсирующих мышечных волокон изменяется с 11 – 16 мкм до 22 мкм и более. За счет этого толщина измененной стенки левого желудочка может достигать 50-60 мм.
В случае, когда гипертрофированная ткань межжелудочковой перегородки нависает над устьем аорты, происходит ее передавливание и сужение. Таким образом возникает гипертрофическая кардиомиопатия с обструкцией выносящего тракта. Иначе ее называют гипертрофической обструктивной кардиомиопатией.
Согласно медицинской классификации болезней кардиомиопатиям с обструкцией и без нее присвоены различные коды. Для обструктивной гипертрофической кардиомиопатии МКБ код — 142.1, а для необструктивной – 142.2.

К сожалению, у многих пациентов заболевание никак не проявляется. Из-за бессимптомного течения болезни нередки случаи мгновенной смерти, преимущественно детей и подростков. Летальный исход возникает после физической работы или активных игр.
Если же гипертрофическая кардиомиопатия проявляется, то это выражается одышкой, усталостью, болью в груди, аритмией, предобморочными состояниями с возникающей пеленой серого цвета перед глазами или полноценным обмороком. Все эти признаки появляются лишь тогда, когда патологически измененная сердечная мышца затрудняет отток и приток крови, то есть на последних стадиях болезни.
Симптоматика гипертрофической кардиомиопатии с обструкцией не отличается от вышеописанной. Выявить обструкцию при диагностике можно по отличительному грубому систолическому шуму ромбовидной формы.
Диагностика:

Зачастую, первый метод обследования после аускультации сердца, назначаемый людям с гипертрофической кардиомиопатией – ЭКГ (электрокардиография). На ней можно обнаружить признаки разрастания левого желудочка, патологические изменения сердечных ритмов и импульсов, генерируемых сердцем. При использовании холтеровской ЭКГ выявляют желудочковые и предсердные изменения ритма.
Менее информативной является рентгенография грудной клетки. С ее помощью оценивают размер контура сердца. Преимуществом является то, что она позволяет дифференцировать гипертрофическую кардиомиопатию от клапанного аортального стеноза. Кальцифицированные клапаны и увеличенный корень аорты свидетельствуют о наличии стеноза.
Наиболее результативный и часто используемый сегодня неинвазивный метод обследования больных гипертрофической кардиомиопатией – диагностика с помощью эхокардиографа. УЗИ сердца или эхокардиография (ЭхоКГ) позволяет измерить толщину стенки, объем желудочка, оценить состояние клапанов.
Возможно также использование двухмерной эхокардиографии, магниторезонансной томографии и радионуклидной сцинтиграфии, которая позволяет визуально отобразить размер и ориентацию межжелудочковой перегородки. Реже применяется сфигмография, фонокардиография, позитронно-эмиссионная томография, ангиокардиография.
Для лечения назначают:

Первоначально у пациентов с гипертрофической кардиомиопатией лечение заключается в приеме медпрепаратов. Медикаментозная терапия назначается с целью:
• нормализации ритма сердца (антиаритмические средства совместно с бета-адреноблокаторами, кордарон, нитраты);
• снижения нарушений проходимости выходного тракта левого желудочка;
• улучшения диастолической податливости левого желудочка (бета-адреноблокаторы, пропранолол, практолол);
• расслабления мышц для полноценного наполнения кровью желудочков.
При наличии выраженных признаков сердечной недостаточности людям с гипертрофической кардиомиопатией рекомендации врача дополняются назначением сердечных гликозидов.
При отсутствии положительной динамики рекомендуется вентрикулярная миотомия — операция, при которой рассекают верхний участок межжелудочковой перегородки. Одновременно, при необходимости, производят замену митрального клапана. Уменьшение сопротивления току крови частично нормализует состояние человека, приводит к ослаблению симптомов. Однако, риск при операции довольно велик.
Осложнения:
Варианты развития осложнений крайне разнообразны. Для гипертрофической кардиомиопатии характерно как постепенное улучшение состояния больного без применения каких-либо методов лечения, так и внезапная смерть. Замечено, что гипертрофическая кардиомиопатия сопровождается в дальнейшем возникновением инфекционных миокардитов, увеличением полости левого желудочка с последующим нарушением его функций, возникновением застойной сердечной недостаточности.

