Lev [155] выделяет два основных варианта полной врожденной блокады сердца; .один из них наблюдается при врожденных аномалиях развития, второй —в нормальном сердце.
Врожденная блокада сердца, обусловленная аномалиями развития, чаще всего встречается при врожденных изменениях транспозиции и атриовентрикулярных дефектах перегородки, для которых характерно разделение правого и левого отверстий («ostium primum ASD).
Хотя полная блокада может отмечаться уже при рождении, значительно чаще наблюдается прогрессирующая аритмия, начинающаяся с блокады первой степени и приводящая к полной блокаде. Наши гистологические исследования [140] показывают, что такое прогрессирование может быть связано с усиливающимся фиброзом (склерозом) атриовентрикулярного пучка, который расположен в очень подвижной (по сравнению с нормой) части сердца. Высокая степень фиброза проводящих тканей желудочков может также связываться с их определенной подверженностью даже самым легким травмам, ведь известно, что блокада нередко возникает при введении наркоза или в начале торакотомии [156].

Рис. 2.51. Гистологические варианты полной блокады сердца.
Врожденная полная блокада, возникающая в нормальном (в других отношениях) сердце, также может быть разделена на несколько видов в зависимости от гистологии области атриовентрикулярного соединения [157, 158]. Описано три ее типа. При первом обнаруживается разрыв связи между тканями предсердий и недоразвитой узлопучковой осью [157]. Второй тип характеризуется отсутствием связи между нормально сформированным атриовентрикулярным узлом и специализированными тканями желудочков [158] (рис. 2.51). Третий тип, встречающийся наиболее редко, определяется отсутствием связи между стволом пучка Гиса и его ножками [159].
В недавнем исследовании отмечена четкая корреляция между изолированной врожденной полной блокадой сердца и присутствием анти-Ro (SS-A)-антител в сыворотке крови у матери [160]. Наши гистологические исследования [161] тканей сердца в 7 случаях, когда материнская сыворотка была анти-Ro-положительной, выявили отсутствие у детей атриовентрикулярного узла. Его замещала фиброзная и жировая ткань.

Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования — Специалист
Сертификационный цикл по программе «Клиническая кардиология»
Московская медицинская академия им. И.М. Сеченова
Для многих только испытание сильной боли может выступить достаточной причиной, чтобы наконец-то обратиться в медицинское учреждение. Большинство людей переносят ноющие и кратковременные боли без обращения к специалисту, не проводя обследований и ничего не представляя о природе и причине испытываемых неприятных ощущений. Такой подход к сбережению здоровья, мягко говоря, неправильный. Боль – это ощущение, которое вызывает спазм мышечных тканей.
Существуют такие основные способы лечения боли:
- физиотерапевтический;
- мануальный;
- медикаментозный;
- лечебная блокада.
Лечебная блокада, в сравнении с физиотерапевтическим и мануальным способами, которые практикуются человечеством на протяжении нескольких веков, является относительно молодой медицинской процедурой облегчения болевых ощущений. Однако понятие блокада медицина применяет не только в значении анестезирующей манипуляции, но и оказания терапевтического влияния.

Боль в сердце – это спазм сердечной мышцы, обеспечивающей ритмичность сокращений и проталкивающей кровь по основным артериям (венам) и сосудам. Естественно, что болевое ощущение в этом жизненно-важном органе оказывает на организм пациента патогенетическое воздействие в целом, существенно снижая его основные показатели здоровья.
Блокада и её применение в кардиологии и кардиохирургии
В области кардиологии и кардиохирургии блокада это один из основных методов не только облегчения страданий больного, но и лечения протекающего в его организме патологического процесса. Одновременно со снятием боли в некоторых случаях удаётся лечить причину её появления.
Основанная на введении в организм пациента лекарственных веществ и препаратов, блокада сердца позволяет оказывать терапевтическое влияние непосредственно на очаг патологии. Очень часто специалисты кардиологических клиник (центров) и кабинетов сталкиваются с ситуациями, когда пациент жалуется на сильную боль в сердце и не может объяснить причину её появления, или же высказывает жалобы на резкое ухудшение состояния его здоровья, выказывая признаки сердечной недостаточности. Это ставит медика перед выбором конкретного способа оказания медицинской помощи, который бы адекватно облегчил состояние больного.
Выбор степени оказываемого влияния и оценка уровня блокирования проводимости зависят от конкретной ситуации развития патологии. Вынося решение о блокаде сердца, специалист объективно оценивает состояние здоровья пациента и исходит из расчётов достижения тех целей, которые позволят ему адекватно повлиять на процесс развития заболевания, уменьшить дискомфорт, испытываемый больным.

Понятие и классификация медицинской блокады сердца
Что такое блокада в кардиологии? Это медицинский термин, который объединяет различные виды и типы нарушений проводимости электрических импульсов, естественно генерируемых организмом, через участки миокарда сердечной системы, обеспечивающей транспортировку массы крови. Блокирование может наблюдаться на нескольких уровнях, которые определяют формы блокады сердца. Выделяют:
- синоатриальную блокаду – нарушает проводимость из синоатриального узла в предсердия;
- межпредсердную блокаду – нарушает проводимость предсердий;
- атривентрикулярную блокаду – нарушение проводимости импульса на уровне атривентрикулярного узла;
- блокирование ножек пучка Гиса.
По степени реализации выделяют частичную (или partial), неполную (incomplete heart block) и полную блокаду (complete heart block). По степени оказываемого на организм пациента влияния классифицируется:
- блокада первой степени, когда происходит замедление импульсов между желудочками и предсердиями;
- блокада второй степени, когда нарушается проведение импульсов только частично;
- блокада третьей степени или полная блокада – существенное блокирование проведения импульсов, при котором желудочки сердца сокращаются с собственной скоростью не более 40 ударов в минуту.
Одновременно выделяют временный и постоянный тип патологии, а также её частичную и полную форму.
В медицинской науке существуют понятия врождённой полной и приобретённой блокады сердца. Блокада диагностируется и лечится только специалистом, самолечение и непрофессиональный подбор препаратов для терапии патологии недопустимы!

Особенности врождённых и приобретённых блокад сердца
Патология может протекать без проявления характерных симптомов и чаще всего выявляется в связи с обследованием пациента на предмет установления особенностей и степени развития у него сердечной недостаточности. Единственным значащим признаком синдрома выступает аритмия, значения которой можно проследить на кардиограмме.
Врождённая полная блокада сердца – редчайшая патология, которая имеет аутоиммунную природу и сопровождается значительным нарушением проведения электрических импульсов из желудочков в предсердия, отличается высокими показателями наступления преждевременной смерти.
Приобретённая блокада сердца может развиться как последствие перенесённых сердечных заболеваний, к которым относятся повреждения сердечной мышцы, миокардит, кардиомиопатия, а также различные поражения клапанов сердца. Приобретённая блокада часто диагностируется у людей пожилого возраста, которые перенесли инфаркт миокарда. Это связано с тем, что на месте образования дегенеративных изменений (рубца) нарушается и проводящая система.
Приобретённая блокада и врождённая полная блокада сердца, независимо от типа и других особенностей своего развития, вызывает осложнения в виде прогибов (или растяжений) эпителиальных тканей желудочков, а также нарушения деятельности миокарда – среднего слоя сердечной мышцы. Кроме того, неконтролируемое развитие патологии может вызвать наджелудочковую аритмию, тромбоэмболию, сердечную недостаточность и внезапную смерть пациента.
Некоторые особенности диагностики и лечения
Блокада сердца может возникать периодически и не носить постоянный характер, поэтому её не всегда возможно диагностировать на экг. Особую сложность для выявления представляет преходящая форма патологии. Основным методом диагностики заболевания до настоящего времени является использование суточного Холтер-мониторинга и тредмилл-теста. Уточнить диагноз можно путём проведения эхокардиографии, её результаты позволяют изучить некоторые особенности функционирования сердечной мышцы.
Изучив особенности патологии, кардиолог может подобрать наиболее адекватную и эффективную схему оказания медицинской помощи. Наилучшие результаты демонстрирует фокальная (относящаяся к очагу патологии) терапия. Выбор её методов зависит от стадии развития болезнетворного процесса, а также индивидуальных особенностей организма пациента. Патология поддаётся медикаментозному лечению, однако полная блокада, которая отражается на состоянии здоровья больного самым негативным образом, требует проведения хирургического вмешательства и вживления искусственных конструкций – водителя ритма, задающего желудочковую электростимуляцию.
Некоторые особенности трёхпучковой блокады ножек пучка Гиса
Блокада ножек пучка Гиса реализуется в формах частичного нарушения проводимости и полного блокирования импульсов. Трехпучковые блокады выполняются в случаях, когда возникла необходимость блокирования проводимости в отведениях задней и передней ветви левой ножки в сочетании с блокированием правой ножки. Такие манипуляции часто выполняются в связи с лечением:
- ишемических проявлений;
- артериальной гипертензии (гипертонии);
- болезни Леви, а также болезни Ленегра;
- последствий инфарктного приступа;
- некоторых врождённых пороков.
Трехпучковая блокада имеет свои особенности влияния на организм пациента. Она может развить полную поперечную блокаду, а также вызвать скрытое проведение. Решение о её реализации принимается специалистом в каждом конкретном случае.
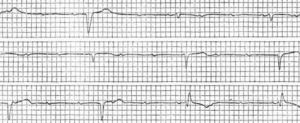
AB-блокада, встречается примерно у 50% пациентов, в 40% случаев причиной является ишемическая болезнь сердца; и около 10% — вследствие лекарственных препаратов, а также усиления вагусных влияний, патологии клапанного аппарата или врожденных сердечных, генетических и других заболеваний.
Наиболее частыми причинами, приводящими к данной патологии, служат ИБС, возрастные изменения с развитием фиброза проводящей системы, кальцификация клапана при аортальном стенозе, врожденная патология, кардиомиопатия, гипотермия, гипотиреоз, травма, лучевая терапия, инфекции, болезни соединительной ткани, саркоидоз, прием антиаритмических препаратов.
Высокая степень АВ-блокады вследствие слабого ответа желудочков может приводить к стойкой брадикардии или симпатомным паузам. Паузы (интервалы R-R) 0,20 сек).
АВ-блокада I степени способна быть физиологической у молодых пациентов с ярко выраженной ваготонической реакцией нервной системы и у хорошо тренированных спортсменов. АВ-блокада I степени редко симптомна и не требует лечения; однако целесообразно дальнейшее обследование, когда данная патология может сочетаться с другим заболеванием сердца или возникать вследствие лекарственных препаратов.
Время проведения импульсов до желудочков увеличено. Если ширина комплекса QRS не изменена, блокада проведения возникла в атриовентрикулярном узле. При наличии аберрации, что видно по комплексу QRS (присутствует БЛНПГ или БПНПГ), блокада могла возникнуть как в атриовентрикулярном узле, так и на уровне проводящей системы Гиса-Пуркинье.
II степень атриовентрикулярной блокады
АВ-блокада II степени. После нормальных Р-зубцов следуют комплексы QRS, но не после всех. Существуют 3 типа:
Тип Мобитц I АВ-блокады II степени: PR-интервал постепенно удлиняется с каждым сокращением до тех пор, пока предсердный импульс не заблокируется и соотвтетсвующий ему комплекс QRS будет отсутствовать (феномен Венкебаха); проведение АВ-узла восстанавливается со следующего удара, и последовательность событий повторяется.
Тип Мобитц I АВ-блокады II степени способна быть физиологическим у молодых пациентов и у спортсменов. Блокада возникает в АВ-узле примерно у 75% пациентов с узким комплексом QRS и в инфранодальных зонах в покое. В случае полной блокады, обычно возникает замещающий узловой ритм. В данном случае лечение зависит от симптомности брадикардии и анализа причин (обратимые причины должны быть исключены). Лечение заключается в имплантации кардиостимулятора, который также несет пользу и у асимптомных пациентов с I типом Мобитц при инфранодальном уровне блокады, диагностированной при помощи электрофизиологического исследования, проводимого по поводу других причин.
Тип Мобитц II АВ-блокады II степени: PR-интервал остается постоянным. Предсердные импульсы прерывисто блокируются, и некоторые комплексы QRS не видны на ЭКГ; обычно в повторяющемся цикле каждого третьего (5:1 блок) или четвертого (4:1 блок) Р-зубца.
Тип Мобитц II АВ-блокады II степени всегда является патологией. Пациенты могут быть асимптомными. Пациенты находятся в группе риска развития субтотальной или полной АВ-блокады, когда замещающим ритмом может быть идиовентрикулярный — слишком медленный и, соответственно, ненадежный для поддержания системного кровообращения. Поэтому необходима имплантация кардиостимулятора.
В далеко зашедшей степени АВ-блокады II степени каждый второй (или более) Р-зубец блокирован.
Различить Мобитц тип I и II достаточно трудно, потому что не проводятся два Р-зубца подряд. Поскольку трудно предсказать риск полной АВ-блокады, необходима имплантация кардиостимулятора.
Тип Мобитц I (Венкебах). На ЭКГ отмечают увеличение интервала PR, вплоть до исчезновения желудочкового комплекса. Первый интервал PR после блокированного зубца Р самый короткий. Длина интервала RR разная. Причина развития блокады заключается в изменениях атриовентрикулярного узла.
Тип Мобитц II. ЭКГ показывает фиксированное соотношение зубцов Р с комплексами QRS 2:1, 3:1 4:1. В основном блокада развивается в пучке Гиса; часто обнаруживают комплексы QRS с аберрантным проведением.
III степень атриовентрикулярной, полной блокады
АВ-блокада III степени. АВ-блокада полная.
Отсутствие электрической взаимосвязи между предсердиями и желудочками, нет взаимосвязи между Р-зубцами и комплексами QRS (АВ-диссоциация). Сердечная деятельность поддерживается замещающим узловым или идиовентрикулярным ритмом. Замещающие ритмы, имеют вид узких комплексов QRS, относительно быстрые и надежно поддерживают ЧСС, сопровождаются легкой симптоматикой. Замещающие ритмы ниже бифуркции пучка Гиса — ритмы с широкими комплексами QRS, медленные и неспособные для поддержания ЧСС, сопровождаются более серьезными симптомами.Симптомы включают АВ-диссоциацию, такие как пушечные волны а, колебания АД, изменения 1-го тона сердца. Риск обморока вследствие асистолии и внезапной смерти выше при медленных замещающих ритмах.
Большинству пациентов требуется имплантация кардиостимулятора. При возникновении блокады вследствие антиаритмических препаратов следует прекратить прием данной терапии, иногда может потребоваться временная кардиостимуляция. Блокада, обусловленная нижним инфарктом миокарда (ИМ, обычно приводит к дисфункции АВ-узла и может разрешиться при введении атропина или пройти самостоятельно спустя несколько дней. Блокада вследствие переднего ИМ чаще всего приводит к распространенному некрозу сердечной мышцы и требует незамедлительной имплантации трансвеноэного кардиостимулятора в сочетании с временной стимуляцией при необходимости. Спонтанное разрешение блокады может иметь место, но требует оценки состояния АВ-узла и инфранодального проведения.
Большинство пациентов с врожденной АВ-блокадой III степени имеет замещающий узловой ритм с адекватной частотой, имплантация кардиостимулятора требуется до достижения ими среднего возраста. Менее часто у пациентов с врожденной АВ-блокадой имеется медленный замещающий ритм, что требует постоянной кардиостимуляции с молодого возраста, возможно, даже с младенчества.
Состояние, при котором отсутствует проведение импульсов к желудочкам. На ЭКГ обнаруживают диссоциацию между зубцами Р и комплексами QRS. Ритм определяют нижележащие водители ритма Узкие комплексы QRS указывают на наличие блокады атриовентрикулярного узла. Водителем ритма становится пучок Гиса, поскольку он более стабилен, чем дистапьно расположенные участки проводящей системы Широкие комплексы QRS связаны с блокадой ниже уровня узла и включением дистальных желудочковых водителей ритма. Прогноз при этом хуже.
Причины атриовентрикулярной блокады
- Ишемия или ИМ.
- Лекарственные препараты (β-адреноблокаторы, дигоксин, антагонисты медленных кальциевых каналов).
- Фиброз сердечной проводящей системы (синдромы Ленегра и Лева).
- Травма сердца или недавняя операция на сердце.
- Гипотиреоз (редко тиреотоксикоз).
- Гипотермия.
- Гиперкалиемия.
- Гипоксия.
- Поражение клапанов сердца.
- Миокардиты при дифтерии, вирусных инфекциях, болезни Шагаса, острой ревматической лихорадке.
- Нейромышечные заболевания.
- Системные заболевания, характерные для соединительной ткани.
- Кардиомиопатии (гемохроматоз, амилоидоз).
- Гранулематозные заболевания.
- Врожденная атриовентрикулярная блокада.
- Врожденная патология сердца (ДМПП, синдром Эбштейна, открытый аортальный проток).
Диагноз по ЭКГ
ФП и полная АВ-блокада
- • Нет Р-зубцов.
- • Часто грубая, прерывистая изолиния — волны F.
- • Регулярный замещающий желудочковый ритм — QRS может быть узким и широким.
- • Дифференциальный диагноз: узловая брадикардия.
Трепетание предсердий с АВ-блокадой высокой степени
- • Пилообразная исходная линия (волны F), особенно в нижних отведениях.
- • Волны F: QRS обычно > 4:1

