Электрическая кардиоверсия и дефибрилляция остаются самыми надежными способами купирования тахиаритмий. Одновременная деполяризация всего миокарда (или значительной его части) прекращает реципрокные аритмии.
При обычной, наружной, кардиоверсии два электрода (по 12 см в диаметре) плотно прижимают к грудной клетке: один — по правому краю грудины на уровне второго ребра, другой — по левой передней подмышечной линии в пятом межреберье. Если больной в сознании, вводят короткодействующие барбитураты или транквилизаторы (например, диазепам или мидазолам ). Необходимо присутствие врача, способного интубировать трахею. Во всех случаях, кроме трепетания желудочков и фибрилляции желудочков. разряд синхронизируют с комплексом QRS (метка, служащая индикатором синхронизации, должна совпадать с вершиной зубца R ), поскольку асинхронный разряд может вызвать фибрилляцию желудочков. Энергия разряда определяется видом аритмии.
Если первая попытка оказывается неудачной, все последующие проводят разрядами максимальной энергии, на которую способен дефибриллятор (320-400 Дж).
Показания к кардиоверсии определяются клинической ситуацией и общим состоянием больного.
При любой тахикардии (кроме синусовой тахикардии ), если она сопровождается артериальной гипотонией. ишемией миокарда или сердечной недостаточностью. показана экстренная электрическая кардиоверсия. Тахиаритмии, которые не купируются медикаментозным лечением, служат показанием к плановой электрической кардиоверсии.
Обычные последствия кардиоверсии — преходящая брадикардия. предсердная экстрасистолия и желудочковая экстрасистолия — как правило, проходят самостоятельно и лечения не требуют.
Синхронизированная кардиоверсия — это метод выбора при тахиаритмиях, сопровождающихся снижением сердечного выброса, таких как мерцательная аритмия и другие виды наджелудочковой тахикардии, а также при мерцательной аритмии, рефрактерной к медикаментозному восстановлению ритма.
Эти аритмии относятся к опасным нарушениям ритма. В дополнение к гемодинамическим нарушениям, следует также помнить о следующем:
• У 15% пациентов, которым не проводится антикоагулянтная терапия, в течение первых 48 часов после начала пароксизма мерцательной аритмии на ЧПЭхоКГ выявляются внутрисердечные тромбы (обычно в ушке левого предсердия).
• У 30% пациентов в течение первых 72 часов от начала пароксизма мерцательной аритмии можно обнаружить внутрисердечные тромбы.
• Трансторакальная эхокардиография значительно менее чувствительна к выявлению тромбов в левом предсердии, чем ЧПЭхоКГ.
• Тромбоэмболические явления развиваются при кардиоверсии у 5% пациентов, которым не проводилась антикоагулянтная терапия, и у 1% пациентов, которым такая терапия проводилась.
• Частота инсульта у пациентов с мерцательной аритмией младше 65 лет составляет примерно 1% в год и возрастает до 5% у пациентов старше 65 лет.
• Возникновение и дальнейшее развитие мерцательной аритмии после АКШ недостаточно изучено и документировано. Тем не менее, известно, что у пациентов со стенокардией или инфарктом миокарда в анамнезе, не получающих антикоагулянтной терапии, частота инсульта составляет 6-8% в год.
Риск внутричерепного кровоизлияния у пациентов, получающих антикоагулянтную терапию, составляет около 0,5% в год, а у пациентов старше 80 лет – около 1%.
• Показана ли кардиоверсия? Сохраняется ли у пациента мерцательная аритмия? Запишите ЭКГ.
• Безопасна ли кардиоверсия? Кардиоверсия безопасна, если длительность пароксизма мерцательной аритмии менее 48 часов, или пациент в течение 6 недель до кардиоверсии получал стандартную антикоагулянтную терапию (варфарин до достижения МНО 2-2,5), или проведена ЧПЭхоКГ, исключающая наличие внутрисердечных тромбов.
• Готов ли пациент к проведению кардиоверсии? Уровень калия должен быть 4,5-5,0 ммоль/л. Проверьте электролитный состав крови.
• При проведении антикоагулянтной терапии МНО должно быть > 2,0.
• Пациент должен подписать согласие на проведение кардиоверсии.
• Пациент должен быть натощак (ничего не есть и не пить в течение 6 часов до процедуры).
Процедура проводится под внутривенной анестезией. Как правило, удается обойтись без интубации трахеи, при необходимости ИВЛ проводится мешком Амбу через лицевую маску. Можно использовать клейкие наружные электроды, которые прикрепляются к пациенту до окончания процедуры, или применять наружные «ложки» и гель.
• Закрепите на пациенте 3 электрода для регистрации ЭКГ и подсоедините отведения к дефибриллятору, чтобы на мониторе появилась кривая ЭКГ.
• Индуцируйте внутривенную анестезию.
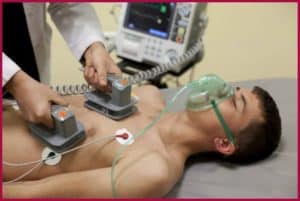
• Расположите на грудной клетке пациента электроды, как показано на рисунке 17. Целью такого расположения электродов является направить ток именно через сердце.
• Выберите на дефибрилляторе необходимую энергию разряда (100, 200 или 360 Дж).
• Нажмите на кнопку « SYNC» и убедитесь, что монитор различает зубцы R на ЭКГ. Если это не так, то разряд может охватить миокард во время его реполяризации, что приведет к фибрилляции желудочков. Убедитесь, что функция SYNC включена перед каждым последующим разрядом при лечении мерцательной аритмии.
• Если используются ручные «ложки», то их следует крепко прижать к грудной клетке пациента, предварительно обильно смазав гелем.
• Окиньте взглядом окружающих и убедитесь, что никто не дотрагивается до пациента или до кровати.
• Нажмите на кнопку зарядки. Объявите: «Заряжается!» После того, как дефибриллятор зарядится, четко скомандуйте: «От кровати! Разряд!» — и нажмите на кнопку разряда.
• Если разряд выполнен эффективно, то у пациента непроизвольно сокращаются все мышцы; если кто-то в этот момент прикасается к пациенту, он получит сильный электрический удар.
• Оцените ритм на мониторе или на экране дефибриллятора.
• Если МА сохраняется, нажмите на кнопку заряда и повторите последовательность действий. Рассмотрите необходимость применения разряда с большей энергией.
• Осложнения общей анестезии
• Тромбоэмболия в системное кровообращение
• Ожоги вследствие неправильного наложения «ложек».
• Мышечная боль вследствие непроизвольного сокращения мышц
• Аритмии, включая асистолию и фибрилляция желудочков.
Убедитесь, что дефибриллятор включен и адекватно заряжен, что все контакты подсоединены правильно. Убедитесь, что выбраны правильные параметры энергии. Замените дефибриллятор.
Убедитесь, что последний уровень калия в крови находился в пределах 4,5-5,0 ммоль/л. Убедитесь, что выбраны правильные параметры энергии. Замените «ложки» на новые. Расположите пациента на боку, а «ложки» разместите так, как показано на втором рисунке, и выполните еще два разряда по 200 Дж. Не начинайте с низкоэнергетических разрядов, потому что каждый разряд делает миокард менее чувствительным к последующим. Получены доказательства, что применение одного разряда с энергией 360 Дж приводит к меньшему повреждению миокарда и характеризуется большей частотой конверсии по сравнению с несколькими разрядами с более низкой энергией.


Основные направления лечения ФП – лечение самой аритмии и профилактика тромбоэмболических осложнений.
Восстановление синусового ритма часто производят при персистирующей ФП в плановом порядке. Однако если аритмия является основным фактором острой СН, гипотензии или ухудшения симптоматики у больных с ИБС, восстановление синусового ритма следует проводить немедленно.
При кардиоверсии всегда существует риск тромбоэмболии, который существенно снижается при начале антикоагулянтной терапии до процедуры.
Риск тромбоэмболии повышается при наличии ФП более 48 часов.Основные направления лечения ФП – лечение самой аритмии и профилактика тромбоэмболических осложнений.
Лекарственный подход проще, но менее эффективен. В некоторых случаях ФВР может быть выполнено даже дома. Главный риск – токсичность антиаритмических препаратов.
Фармакологическая кардиоверсия наиболее эффективна при ее начале в течение 7 дней после начала приступа ФП. У большинства таких пациентов это первый приступ ФП. У большой части пациентов с недавно развившейся ФП в течение 24-48 часов происходит спонтанная кардиоверсия.
Спонтанное восстановление синусового ритма реже происходит у больных с длительностью ФП более 7 дней до начала лечения, а эффективность терапии у больных с постоянной формой ФП, также значительно ниже.
Рекомендации по применению фармакологических препаратов для восстановления синусового ритма при ФП представлены в таблицах 3-5. Алгоритмы фармакологического лечения ФП приведены на рисунках 5-8. В каждой категории препараты перечислены по алфавиту.
таблица 1 Рекомендации по фармакологическому восстановлению синусового ритма при ФП длительностью менее 7 дней (включительно)

Такая процедура, как кардиоверсия при мерцательной аритмии призвана нормализовать и восстановить синусовый ритм. При данном виде аритмии значительно понижается фракция выброса, ухудшается работа миокарда. Метод считается одним из самых безопасных и эффективных.
Процедура бывает 2 типов – электрическая кардиоверсия и, соответственно, медикаментозная. Последнюю назначают в самом начале. Состояние человека мониторируется и в этот момент вводят антиаритмические лекарства. Электрическую кардиоверсию принято проводить лишь в случаях, когда медикаментозная результата не принесла.
Никогда кардиоверсия не проводится с низких разрядов с постепенным увеличением мощности, поскольку миокард с каждым разом становится менее восприимчивым к импульсу такой же силы. Один разряд в 360 Дж наносит меньший вред сердцу, чем ряд низкочастотных.
Гемодинамические нарушения в работе сердца имеют, по большей части, общую картину, но есть несколько важных фактов:

Если после начала пароксизма прошло 72 и более часов, то в 30% случаев образуются внутрисердечные тромбы. Если терапии антикоагулянтами не будет, то образоваться они могут уже спустя 48 часов.- У пациентов, возраст которых более 65 лет, вероятность инсульта повышается до 5%. В остальных случаях его риск составляет лишь 1%. При наличии в анамнезе инфаркта или другого сердечного заболевания этот риск повышается до 8%.
- Наибольшей чувствительностью по отношению к выявлению тромбоэмболии имеет ЧПЭхоКГ, тогда как трансторакальная ЭКГ оказывается неэффективной.
Есть определенные условия, которые необходимо выполнить перед тем, как будет проведена медикаментозная или электрическая кардиоверсия:
- Полное обследование дает доктору ответ на то, можно ли назначать процедуру пациенту.
- Исследование крови на электролиты выявляет количество в крови калия. Пациента считают подготовленным к вмешательству, если концентрация его будет на уровне 4,5-5 ммоль/л.
- В момент антикоагулянтной аритмии показатель МНО больше 2.
- Пациент обязательно подписывает документ, подтверждающий его согласие на осуществление кардиоверсии.
- Процедура полностью безопасна при двухмесячной терапии в стационаре антикоагулянтами, а показатели МНО находятся в норме, либо когда осуществлялось ЧПЭхоКГ, либо в случаях, когда пароксизм протекает на протяжении 2 суток.
- Отказаться от еды требуется за 6 часов перед вмешательством.
Начинается процедура с обязательной анестезии. Далее доктора предпринимают следующие действия:
- Подсоединение электродов для мониторирования состояния пациента при помощи ЭКГ. К дифибриллятору присоединяются отведения.

- После введения анестезии начинается ввод электродов в тело. Их расположение – на грудной клетке, чтобы электрические импульсы действовали непосредственно на сердечную мышцу.
- Дифибриллятор регулируют, выставляя энергию разряда в области 360, 200 или 100 Дж.
- Включают «SYNC» тумблер, проверяют показатели ЭКГ. На мониторе должны отметиться зубцы R, что очень важно. Если показатель будет отсутствовать, то разряд спровоцирует фибрилляцию желудочков из-за того, что зафиксирует сердце в период реполяризации. Перед каждым разрядом обязательно сверяются с показателями на мониторе.
- Если вместо электродов используют «ложки», то их фиксация к груди производится при помощи геля.
- При разряде запрещается касаться как больничной кровати, так и больного.
- При правильно поданном разряде мышцы пациента сокращаются, правильность ритма контролируют при помощи экрана дефибриллятора.
- Повторный разряд (а иногда и несколько) требуется, если мерцательная аритмия не прекратилась. Врач так же может принять решение увеличить энергию разряда, чтобы повысить его эффективность.
Если кардиоверсия прошла неудачно, у пациента обязательно проверяют показатели крови на калий. Дополнительно заменяют «ложки» или меняют расположение больного, размещая его на боку.
В 90% случаев уже после единственного запуска дефибриллятора происходит восстановление нарушенного ритма, однако процедуру выполняют повторно, изменяя положения электродов для большей эффективности. Лишь у 20% заболевших возможно возвращение мерцательной аритмии.

Выписка пациента происходит после нормализации привычной активности, на некоторое время врач запрещает заниматься вождением. Лучше отказаться от алкоголя и несколько дней поддерживать облегченное, но полноценное питание. Все медикаменты принимаются строго по рецепту, а через указанный период потребуется появиться на плановое обследование.
Немного медленнее восстановление будет происходить при нормосистолии, наличии болезней сердца, ожирении. Постоянного контроля врачей не требуется, поэтому больного часто переводят на дневной стационар.
Любая процедура обладает перечнем осложнений, которые могут проявиться после ее проведения. Вероятность их не так высока и зависит от индивидуальных особенностей организма пациента. Среди осложнений кардиоверсии выделяют:
- Инсульт. Предотвращают опасность подбором антикоагулянтов.
- Брадикардия. Лечится атропином или повторным электрическим зарядом, который восстановит ритм биения.
- Возвращение аритмии. В данных случаях проводится повторная процедура.
- Тахикардия. Как и брадикардию, ее предотвращают повторным импульсом до момента прихода в сознание пациента.
Важно отметить, что такое серьезное осложнение, как инсульт, проявляется очень редко и лишь при наличии в анамнезе серьезных органических поражений сердца. Обычно процедура протекает хорошо, а самым частым последствием кардиоверсии является временная гиперемия в месте, куда накладывались электроды.
Кардиоверсия при мерцательной аритмии назначается не во всех случаях. Перед проведением процедур необходимо учитывать показания и противопоказания. Эти методики позволяют восстановить синусовый ритм, но могут иметь осложнения.
Кардиоверсия – это мероприятия, с помощью которых устраняют проявления мерцательной аритмии и восстанавливают показатели с применением специальных средств.
Если в этом есть необходимость, то на сердце могут воздействовать с помощью электрического тока, направляемого через специальный прибор.
Процедуру обычно назначают людям с прогрессирующей аритмией. С ее помощью нормализуют работу сердечной мышцы.
Важно провести кардиоверсию в первые двое суток после начала приступа. Для купирования нарушений применяют медикаментозные, электрические и гибридные методы.
Начинают с лечения лекарствами. Если оно не принесло облегчения, то проводят электрическое воздействие. Ток воздействует на волокна миокарда, которые сокращаются хаотично, и восстанавливает ритм.
Благодаря кардиоверсии можно избавиться от проявлений патологии и привести в норму работу сердца.
Терапия заключается во внутреннем применении противоаритмических препаратов. За несколько недель до этого больной должен принимать антикоагулянты, чтобы снизить риск образования тромбов.
Восстановить ритм сердца получается в 90% случаев при условии проведения лечения на ранних этапах развития приступа.

Если кардиоверсию проводят позже чем через два дня после приступа, то наступает фибрилляция. В этих ситуациях назначают таблетки и растворы для внутривенного введения.
Если нарушение ритма наблюдается в течение недели, то эффективен препарат Пропафенон.
В процессе лечения учитывают риск трепетания. Чтобы его избежать, пациенту дают антагонисты кальция и бета-адреноблокаторы.
Эта кардиоверсия проводится с использованием электрических импульсов. Поэтому существует риск повреждения сердечной мышцы. В связи с этим лечение начинают с низкого разряда. Если эффекта нет, то его увеличивают.
Особенности процедуры связаны с расположением сердца. Предсердие сосредоточено в нижней части грудной клетки. Из-за этого сразу использовать высокое напряжение нельзя. При длительном сохранении мерцательного ритма необходима большая мощность кардиоверсии.
Этот вид характеризуется сочетанием медикаментозного и электрического лечения.
Сначала больной должен принять лекарственное средство, которое приведет в норму сердечные сокращения. При отсутствии положительного результата выполняют электрическую кардиоверсию.
До и после процедуры, а также во время ее проведения могут развиваться осложнения. Обычно это образование тромбов, если больной не принимал антикоагулянты. Это происходит в 30% случаев.
Проводится кардиоверсия при мерцательной аритмии после специальной процедуры. Чтобы снизить риск формирования сгустков крови, назначают ультрасонографию. Она помогает обнаружить тромбы. Если они есть, то лечение откладывают на несколько недель, в течение которых пациенту показаны антикоагулянты.

За неделю до начала лечения больному вводят кроворазжижающие средства в виде Варфарина или Эликвиса. Перед электрическим воздействием отменяют применение сердечных гликозидов. Этих рекомендаций нужно придерживаться обязательно, чтобы сохранить уровень калия на нормальном уровне и предотвратить остановку сердца.
В обязательном порядке корректируют сопутствующие заболевания. До кардиоверсии вводят успокоительные препараты. Они необходимы эмоционально неустойчивым людям и позволяют предотвратить скачки артериального давления.
Кардиоверсию проводят при фибрилляции и трепетании. Процедура имеет определенные противопоказания, среди которых:
- Повышенное содержание калия в крови.
- Лечение сердечными гликозидами.
- Декомпенсированная стадия сердечной недостаточности.
Перед началом лечения больного госпитализируют. Электрическая кардиоверсия мерцательной аритмии заключается в воздействии на грудную клетку разрядом тока определенного напряжения. Процедура проводится только под общим наркозом. Ее выполняют в отделении реанимации.
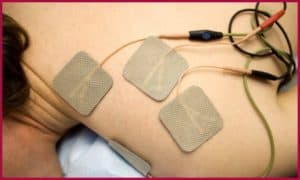
На спину больного накладывают электроды. В ходе лечения можно наблюдать за состоянием через окошко корпуса кардиовертера. Во время процедуры существует вероятность остановки сердца.
Место установки датчиков смазывают спиртовым раствором. Это необходимо, чтобы очистить участок от кожного жира. Электрод смазывают гелем и плотно прикладывают их к грудной клетке над сердцем.
Начинают с низкого электрического разряда, который постепенно увеличивают. Если аритмия сохраняется, применяют средства для стабилизации ритма.
Неэффективность кардиоверсии заставляет обратиться к гибридному методу, в ходе которого электрические разряды чередуют с введением в вену препаратов.
Кардиоверсия в большинстве случаев дает хороший результат. Больные после нее быстро восстанавливаются. Но существует риск осложнений, среди которых:
- Нарушение кровообращения в головном мозге. Для предотвращения инсульта используют антикоагулянты.
- Развитие брадикардии. Для ее устранения вводят атропин или повторяют электрическую кардиоверсию, чтобы восстановить нормальный ритм.
- Рецидив аритмии. В этом случае лечение проводят повторно.
- Тахикардия.
- Изменение уровня миоглобина, лантатдегидрогеназы и креатинфосфокиназы. Если ферменты обнаруживаются в крови, значит, повреждена сердечная мышца. Показатели нормализуются самостоятельно на протяжении недели.
У некоторых пациентов наблюдается обморочное состояние. Это связано со снижением давления. При этом проводят симптоматическую терапию в зависимости от нарушения.
Эти проблемы после кардиоверсии возникают не часто. Инсульт появляется, если есть другие патологии сердечно-сосудистой системы.
Единственным последствием, встречающимся у всех, является покраснение на месте прикладывания электродов.
Проведение кардиоверсии возможно только при наличии показаний. Подходящий метод подбирают с учетом степени аритмии и индивидуальных особенностей организма больного.
Чтобы получить хороший результат, необходимо:
- Соблюдать все правила подготовки.
- Сдать анализ крови на биохимическое исследование для определения содержания электролитов.
- При употреблении антикоагулянтов МНО не должно быть выше 2.
- Пациент заполняет документ, доказывающий его согласие на лечение. Перед этим изучает все возможные осложнения.
- Врач с учетом противопоказаний подбирает медикаментозную и электрическую кардиоверсию.
- На протяжении шести часов до процедуры больной не должен принимать пищу.
Если наблюдается мерцание предсердий, то проведение лечение допускается только после соблюдения рекомендаций по подготовке и при отсутствии противопоказаний. Перед назначением проводят обследование для диагностики мерцательной аритмии.



